Las bacterias, no el cáncer, los terroristas y los desastres se cobraron la vida de un gran número de personas. Solo Yersinia pestis (varita de peste) causó la muerte de 150 millones de personas. Tomar antibióticos es el método principal para combatir las infecciones bacterianas. Pero, ¿y si las drogas dejan de funcionar?
Esta no es una pregunta retórica ni introductoria para modelar una hipótesis, sino una situación real en el futuro previsible en el contexto de un aumento de la resistencia bacteriana. La Organización Mundial de la Salud (OMS) y los servicios nacionales tienen un plan de acción común, pero ningún estado tiene un algoritmo detallado para prevenir una pandemia bacteriana.
Hablaremos sobre las causas de la catástrofe inminente, así como sobre los intentos de encontrar una salida al punto muerto médico con la ayuda de disciplinas relacionadas: genómica, matemática y virología.
Contra la vida

(
c )
Incluso en la antigüedad, los médicos trataban heridas purulentas con la ayuda de pan mohoso. De los cientos de pociones que existían en el antiguo Egipto, el pan duro era uno de los pocos remedios efectivos: un antibiótico contra el moho aliviaba la inflamación.
Al no tener idea del crecimiento y desarrollo de microorganismos, los egipcios actuaron a ciegas. En la Edad Media, los médicos se olvidaron por completo de la práctica exitosa y trataron a alguien en gran medida, especialmente aficionado a la sangría.
Solo a fines del siglo XIX. Varios investigadores comenzaron a estudiar de forma independiente los mohos del género Penicillium, allanando el camino para la aparición de la penicilina. Pronto se hizo evidente que las sustancias obtenidas del hongo son activas contra muchos microorganismos patógenos.
El bacteriólogo británico
Alexander Fleming anunció el descubrimiento de la penicilina el 30 de septiembre de 1928. En 1938, los científicos aislaron la penicilina pura en Oxford, y ya en 1941 el medicamento se usaba para tratar infecciones bacterianas. En 1945, Fleming recibió el Premio Nobel por sus servicios en el campo de la medicina.
La acción de los primeros antibióticos (literalmente del griego "anti" - contra, "bios" - vida) se basa en la supresión de la síntesis de moléculas involucradas en la construcción de la membrana celular externa de la bacteria.
El video muestra cómo las bacterias (en el lado izquierdo de la pantalla) literalmente explotan cuando se agrega penicilina: las paredes celulares diluidas con antibióticos no pueden contener la presión intracelular. Afortunadamente, la estructura de la membrana de las células humanas y animales es diferente de la bacteriana.
Trampa de eficiencia
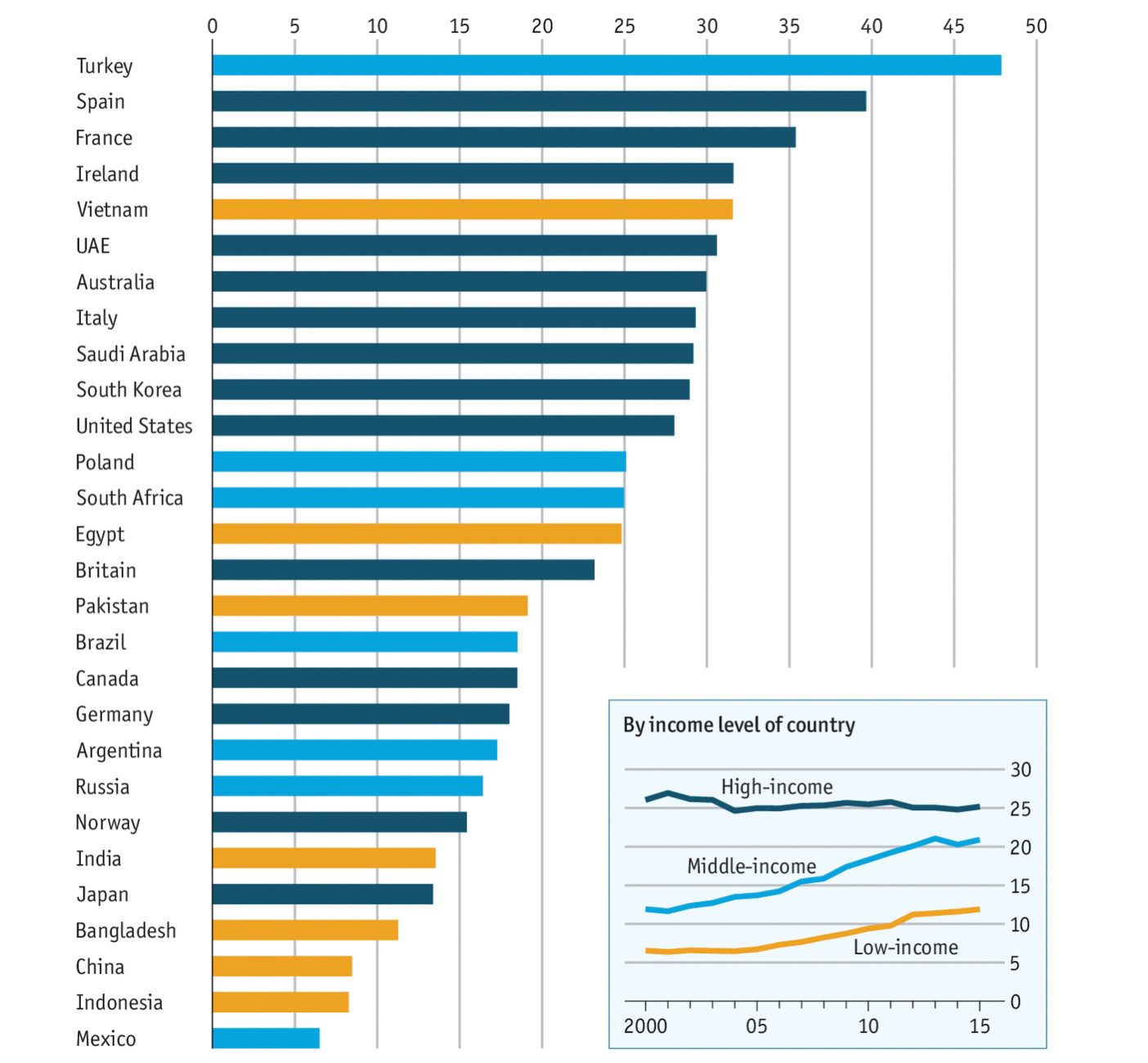 La dosis diaria de antibióticos por cada mil personas, distribuida en países con diferentes niveles de ingresos.
La dosis diaria de antibióticos por cada mil personas, distribuida en países con diferentes niveles de ingresos.El propio peligro de desarrollar resistencia a los antibióticos, es decir, resistencia bacteriana a los antibióticos, fue señalado por el propio Alexander Fleming, pero durante décadas la terapia no ha sido controlada. La "eficacia embriagadora" se convirtió en la culpa: los nuevos medicamentos trataron la bronquitis, otitis media, conjuntivitis, infecciones de la piel, faringitis, diarrea y peste.
Hoy en día, los medicamentos antibacterianos derrotan la gastritis, las enfermedades de transmisión sexual e incluso algunos
tumores . Según los expertos de la OMS, en los países desarrollados, los antibióticos han agregado aproximadamente 20 años a la esperanza de vida promedio de una persona. No es sorprendente que solo en Estados Unidos se
produzcan anualmente alrededor de 17 mil toneladas de antibióticos.
Parece que la humanidad se ha fijado el objetivo de derrotar a todos los microbios en la Tierra, pero la batalla en esta guerra mundial no está a nuestro favor. Los antibióticos han existido durante menos de un siglo, y las bacterias han estado viviendo en el planeta durante 3 mil millones de años, y crean nuevas generaciones cada 20 minutos.
En 2014, el proyecto "Revisión de la resistencia a los antimicrobianos", creado bajo el patrocinio del primer ministro británico, David Cameron,
publicó estimaciones de pérdidas globales por resistencia a los antibióticos después de 30 años: 10 millones de muertes al año son más que cáncer.
Un informe del Center for Disease Dynamics en los Estados Unidos
mostró resultados alarmantes en el desarrollo de resistencia a los medicamentos de última línea prescritos en ausencia de una reacción a otros medicamentos. A medida que las personas toman cada vez más antibióticos sin control, el tratamiento en las instalaciones médicas está perdiendo su efectividad.
Los informes de los hospitales de todas las regiones del mundo, especialmente en los países en desarrollo, que indican la aparición de infecciones incurables o casi incurables, son muy preocupantes. Las enfermedades simples que se trataban fácilmente con medicamentos asequibles en el pasado se vuelven fatales.
Según la OMS, la resistencia antibacteriana en el siglo XXI. Es una de las amenazas
más graves para la salud humana, la seguridad alimentaria y el desarrollo global de la civilización.
Focos infecciosos
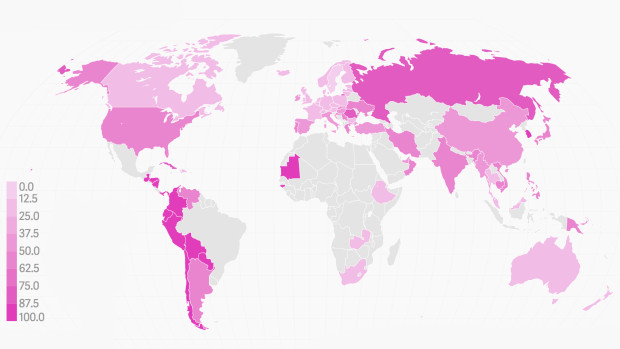 Distribución de Staphylococcus aureus resistente a meticilina (Staphylococcusaureus resistente a meticilina, MRSA): el agente causante de enfermedades complejas, como sepsis y neumonía, resistente a la mayoría de los antibióticos (en porcentaje).
Distribución de Staphylococcus aureus resistente a meticilina (Staphylococcusaureus resistente a meticilina, MRSA): el agente causante de enfermedades complejas, como sepsis y neumonía, resistente a la mayoría de los antibióticos (en porcentaje).La sostenibilidad es una respuesta natural de la evolución, un intento de encontrar una salida al punto muerto, inherente a las condiciones naturales no solo de los microorganismos. Las malas hierbas "aprenden" a sobrevivir bajo el ataque de pesticidas, los insectos buscan una forma de comer plantas con un gen incorporado de toxinas proteicas, y una persona combate los patógenos con su mente: este poderoso proceso está asociado con la adaptación de todos los seres vivos entre sí.
El problema es que la duración de la generación de bacterias es de varios días u horas, y una persona vive durante décadas. Nos adaptamos muy lentamente. Incluso tomando el control del curso de la evolución con la ayuda de la ciencia, no tomamos en cuenta el factor humano en la distribución de antibióticos, por lo tanto:
- la dosis máxima posible se toma en un curso largo;
- el medicamento no se usa para el fin previsto (para el tratamiento de infecciones virales);
- El uso masivo de las mismas drogas se lleva a cabo sin hacer una reserva.
Más del 50% de los antibióticos en muchos países
se usan incorrectamente. Entre los "culpables" se encuentran personas comunes que violan todas las instrucciones concebibles, y el personal del hospital, al contrario de las normas sanitarias, contribuye a la propagación de infecciones entre pacientes con heridas abiertas y un sistema inmunitario debilitado.
De vuelta en el siglo XIX. En los hospitales, picaban cebollas finamente,
matando algunas bacterias en el aire contaminado. Hoy en día, los guantes, las batas y las máscaras, a pesar de la protección obligatoria, deben recibir un nivel de seguridad condicional "cero" correspondiente a la clase de una institución médica en África Central.
Un hospital moderno puede equiparse con filtros HEPA (arresto de partículas de alta eficiencia) para purificación de aire, sistemas de distribución de aire unidireccional, lámparas de desinfección ultravioleta, filtros fotocatalíticos con agentes oxidantes naturales.
Los requisitos higiénicos para el diseño, el equipamiento y el funcionamiento de hospitales, hospitales de maternidad y otros hospitales médicos en Rusia son bastante
modestos , pero a veces se siguen violando: el personal no tiene tiempo ni se olvida de desinfectar las instalaciones, aunque es suficiente con usar una lámpara ultravioleta y lejía.
Millones de personas contraen nuevas infecciones en los hospitales o toman antibióticos para tratar la gripe y el resfriado común. Además, el uso de medicamentos antibacterianos en el ganado y la agricultura está creciendo.
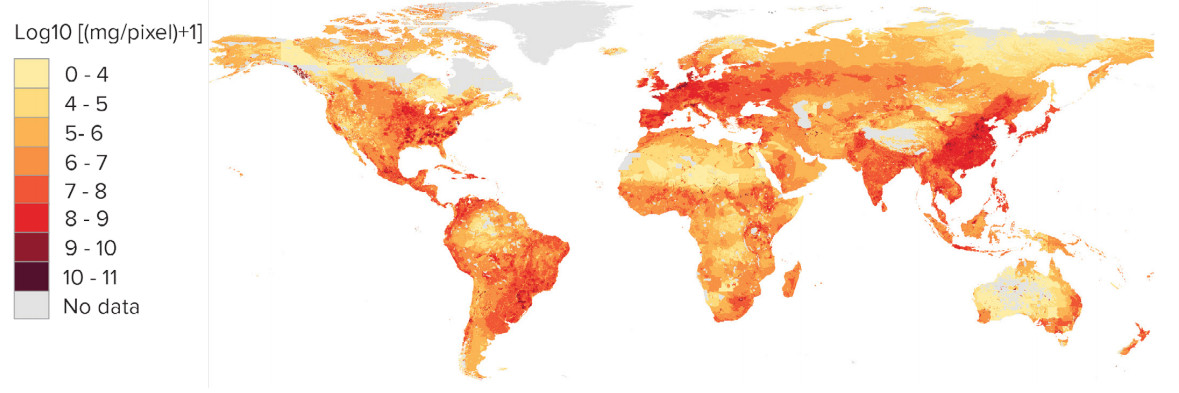 El consumo global de antibióticos en el ganado (en miligramos por 10 km²).
El consumo global de antibióticos en el ganado (en miligramos por 10 km²).En 2018, Roskontrol
descubrió antibióticos y agentes antimicrobianos en todas las muestras de pollo analizadas.
En los Estados Unidos, aproximadamente el 80% de los antibióticos
son utilizados por los agricultores. No es sorprendente que los antibióticos estén asociados con una alta frecuencia de bacterias resistentes en la flora intestinal de pollos, cerdos y otros animales de alimentación.
Los antibióticos ingresan al torrente sanguíneo a través de un gotero de hospital, en forma de tableta, junto con un trozo de filete, incluso de una hogaza de pan de centeno, ya que los antibióticos se usan para combatir algunas enfermedades de las plantas, y los medicamentos consumidos por los animales
ingresan al suelo y a las plantas con heces y orina
La amenaza afecta a todos: la globalización ha hecho al mundo vulnerable a las pandemias. Las personas
mueren por súper infecciones que son resistentes a todos los antibióticos disponibles.
Según un informe de los Centros para el Control y la Prevención de Enfermedades de EE. UU., Millones de personas en Estados Unidos
entran en contacto con bacterias resistentes a los antibióticos cada año, y al menos 23,000 mueren por infecciones.
A escala mundial, la cifra es asombrosa: 700 mil víctimas al
año .
Modelos matemáticos de epidemias.
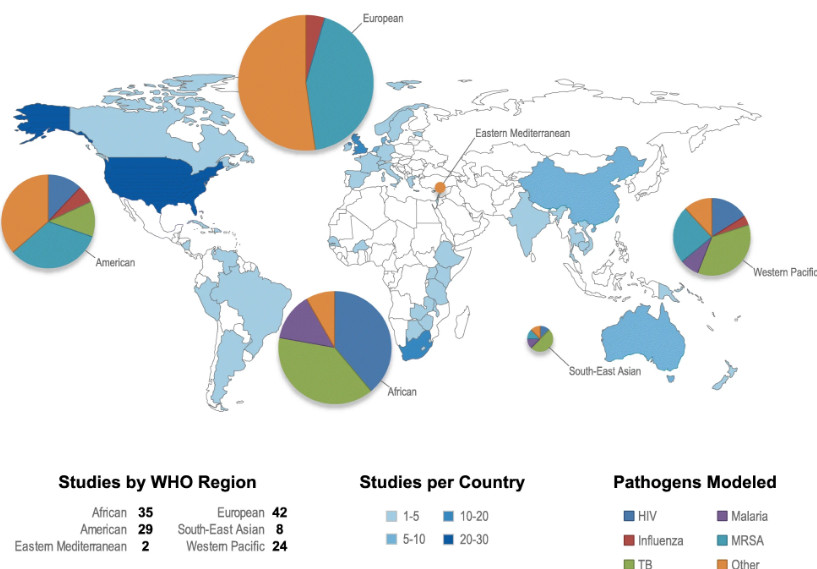 Para 1990-2016. Se crearon 146 modelos para el análisis de infecciones causadas por los tipos más comunes de patógenos: VIH, influenza, malaria, MRSA, tuberculosis (el tamaño del gráfico circular es proporcional al número de estudios).
Para 1990-2016. Se crearon 146 modelos para el análisis de infecciones causadas por los tipos más comunes de patógenos: VIH, influenza, malaria, MRSA, tuberculosis (el tamaño del gráfico circular es proporcional al número de estudios).Los expertos en matemática y ciencia de datos usan modelos predictivos especiales para desarrollar nuevos algoritmos para lidiar con enfermedades infecciosas altamente letales de rápida propagación.
Hace unos años, un equipo de estudiantes de físicos de la Universidad de Leicester (Inglaterra)
propuso uno de estos modelos para calcular la escala de la epidemia de zombis.
Aparentemente, será problemático sobrevivir en el apocalipsis: 100 días después del estallido de la epidemia, los zombis que se convierten en muertos vivientes diariamente con una probabilidad del 90% de que al menos una persona no pueda atrapar solo a 300 personas en todo el mundo.
La base de este estudio fue el modelo epidemiológico real de SIR, que desde 1927 solía describir la propagación de enfermedades entre la población. S → I → R, donde S (t) es susceptible, el número de susceptibles sanos (aún no enfermos) en el momento t, I (t) está infectado, el número de pacientes en el momento t, R (t) se recupera, el número de inmunes a la enfermedad (por ejemplo, enferma) en el tiempo t.
Además, a veces se usa el parámetro N: número de personas, número total de personas cubiertas por el modelo: S (t) + I (t) + R (t).
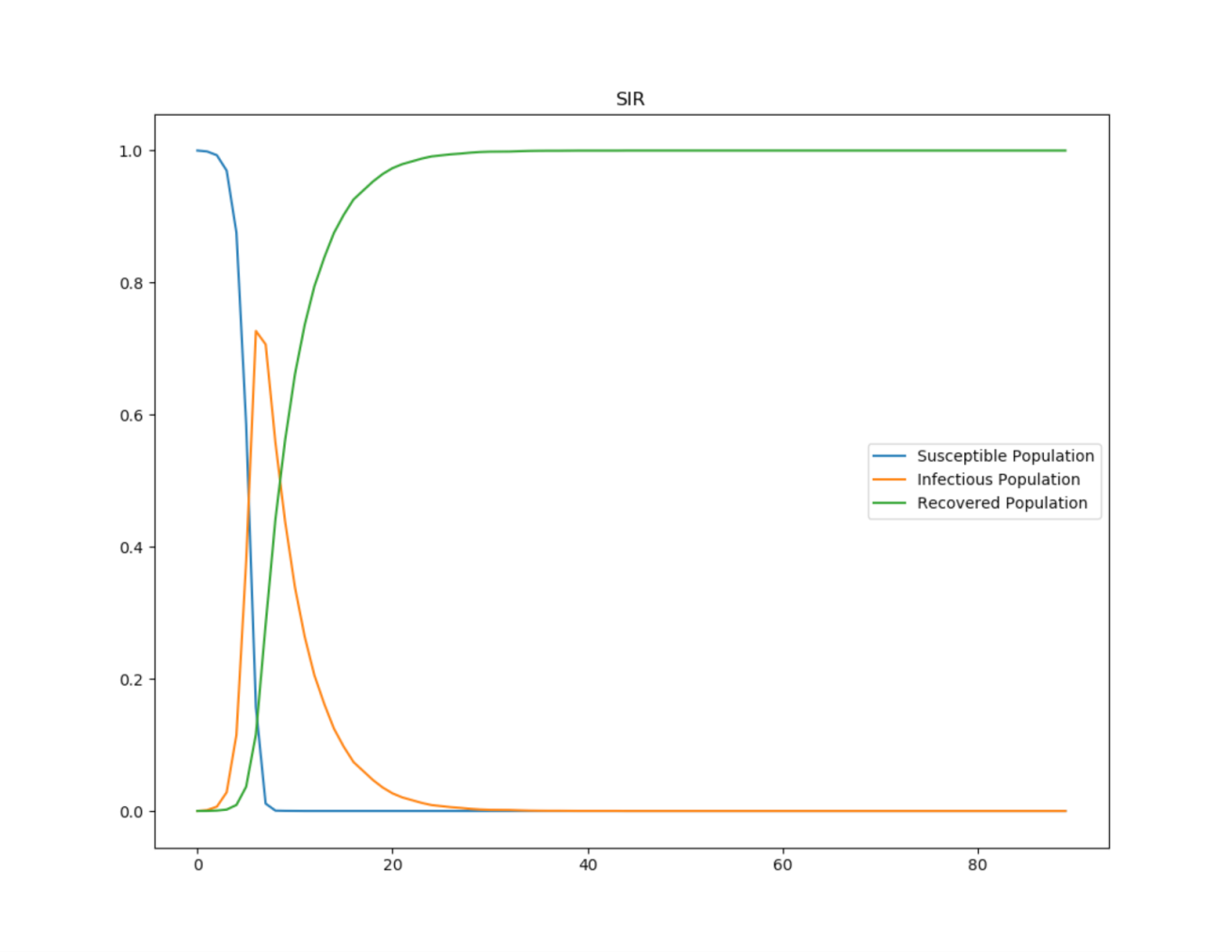 Un brote agudo agota rápidamente el grupo susceptible. Los días se muestran en el eje X y el porcentaje de la población en el eje Y, donde 1.0 = 100%.
Un brote agudo agota rápidamente el grupo susceptible. Los días se muestran en el eje X y el porcentaje de la población en el eje Y, donde 1.0 = 100%.El modelo divide a la población en infectados, infectados y muertos / recuperados. SIR también tiene en cuenta la frecuencia de propagación y extinción cuando los individuos de una población entran en contacto entre sí.
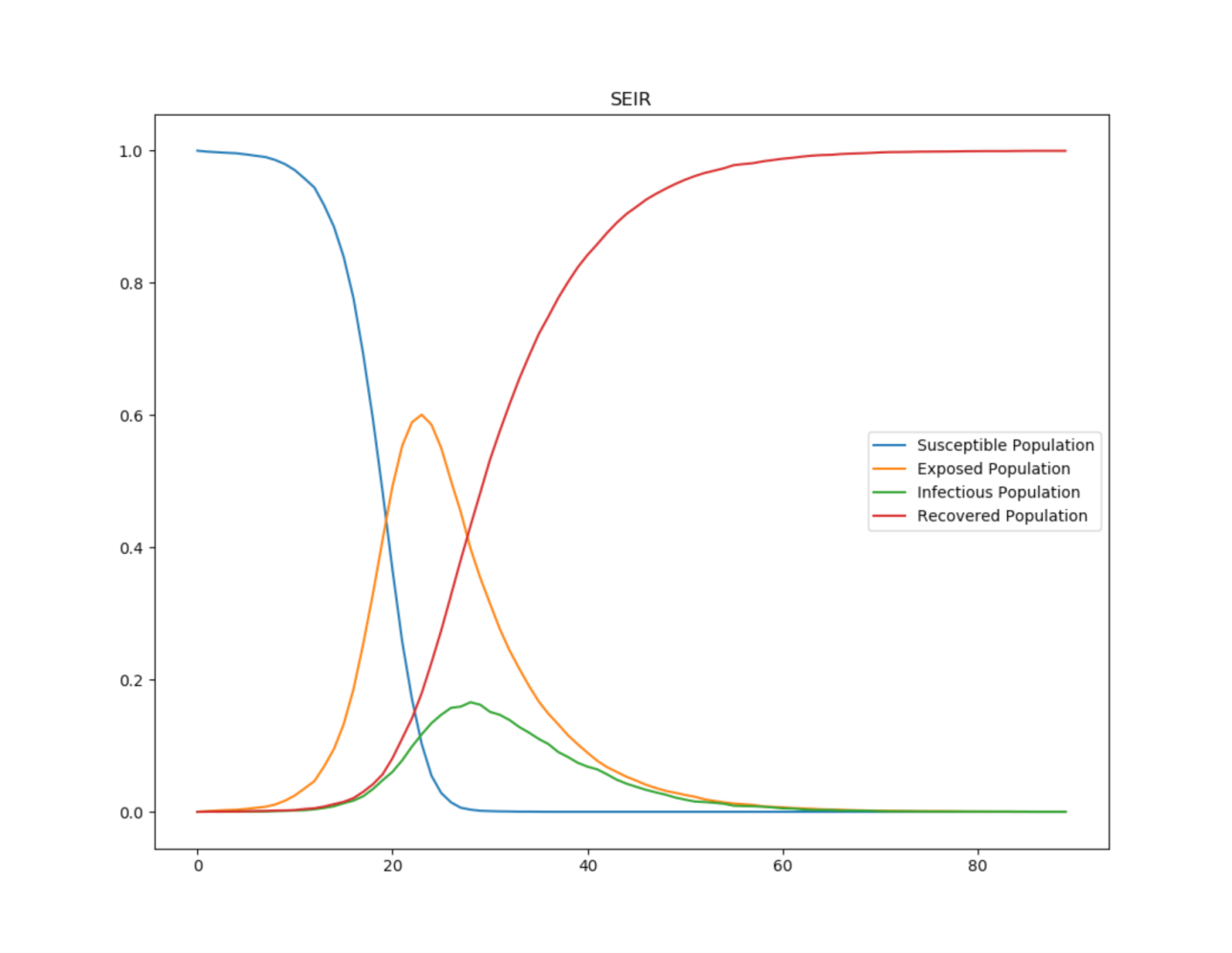 Modelo SEIR con un período de incubación de 8 días.
Modelo SEIR con un período de incubación de 8 días.Los investigadores modificaron el SIR muchas veces. Por ejemplo, el modelo SEIR recibió el parámetro de incubación de pacientes infectados pero aún no infecciosos (población expuesta). SEIR ayuda a modelar los brotes de tuberculosis, que es causada por la bacteria Mycobacteriumtuberculosis.
 En este modelo, el 17% de la población está constantemente infectada.
En este modelo, el 17% de la población está constantemente infectada.El SIS muestra que los sobrevivientes no adquieren inmunidad, sino que regresan al grupo susceptible. Debido a que las personas siguen siendo susceptibles después de la infección, la enfermedad alcanza un estado estable en la población.
Afortunadamente, el calendario de distribución para la mayoría de las bacterias resistentes no se puede comparar directamente con el modelo de epidemia de zombis. En los modelos de simulación, la mayoría de las veces no tiene en cuenta el comportamiento humano, su interacción con el medio ambiente y la biología bacteriana.
Para crear programas realistas de distribución de bacterias resistentes a los antibióticos, se deben tener en cuenta millones de escenarios diferentes: de forma remota, el proceso es similar a la meteorología moderna y, en términos de complejidad
, dará posibilidades a muchos problemas matemáticos conocidos.
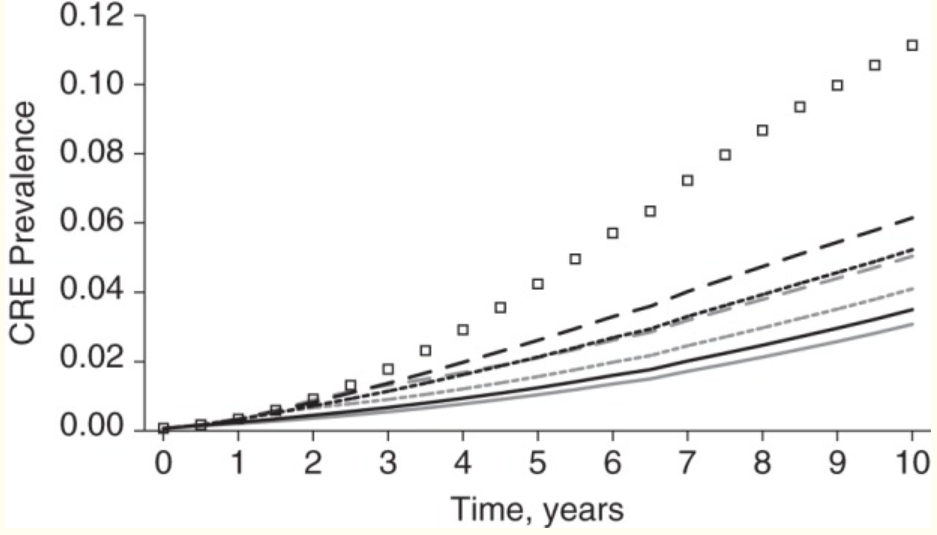 Simulación de la propagación de bacterias resistentes en todo el Condado de Orange, California: cuadrados: no hay medidas de control específicas; líneas negras: medidas de control inconsistentes cuando se alcanzan los valores umbral; líneas grises: control coordinado en los valores umbral.
Simulación de la propagación de bacterias resistentes en todo el Condado de Orange, California: cuadrados: no hay medidas de control específicas; líneas negras: medidas de control inconsistentes cuando se alcanzan los valores umbral; líneas grises: control coordinado en los valores umbral.La ilustración anterior es un ejemplo de un
buen modelo que calcula la probabilidad de propagación de la infección a 28 hospitales y 74 hogares de ancianos en un distrito urbano típico. En el modelo, todas las personas infectadas se mueven a través del ecosistema de atención médica: interactúan con médicos, enfermeras, camas, sillas y puertas cientos de millones de veces.
El modelo muestra que sin medidas de control mejoradas, incluidas las pruebas periódicas de inmunidad contra infecciones en los pacientes y la cuarentena para todos los portadores, la infección circulará en el ecosistema de manera continua, en casi todos los hospitales durante una década.
Al recopilar datos para modelos en la epidemiología de la resistencia, no será superfluo considerar los antivirales. El movimiento de vacunación surgió poco después de la creación de la primera vacuna contra la viruela por el médico británico
Edward Jenner . En 1885, 62 años después de la muerte del investigador, unos 100 mil manifestantes marcharon con pancartas antivacunación, ataúdes para bebés y peluches de Jenner.
Ha pasado casi un siglo y medio, y las cosas siguen ahí: los
brotes recientes
de sarampión desde Nueva York a Moscú
están asociados con una exacerbación de la campaña contra la vacunación. El sarampión es una enfermedad viral altamente contagiosa, pero muchas vacunas se crean contra las infecciones bacterianas.
 Mapa de infección en un simulador biológico.
Mapa de infección en un simulador biológico.Incluso los desarrolladores de juegos se han unido a la lucha contra la estupidez humana. En el simulador Plague Inc. el jugador debe infectar el virus y destruir la población de la tierra en una pandemia. En 2019, se agregaron anti-vacunadores al juego. El resultado fue un modelo visual: el movimiento antivacunación acelera la propagación de epidemias en todo el mundo.
Las matemáticas no responden a la pregunta de cómo resistir una infección que se escapa de la cuarentena. Bajo las condiciones de una amenaza epidemiológica, el desarrollo de nuevos métodos para contrarrestar las bacterias se convierte en un paso de "última esperanza" - en la siguiente parte hablaremos sobre los intentos de encontrar una salida al estancamiento bacteriológico.