Ich mache seit ungefähr 5 Jahren Biopolymere zur Augenbehandlung. Am Ende werde ich Ihnen ein wenig darüber erzählen, was in Russland in dieser Richtung überraschend ist.
Aber zu Beginn ist Tränenflüssigkeit eine sehr interessante Sache. Tatsache ist, dass es die Oberfläche des Auges ausgleicht, um eine glatte Linse zu erhalten, als „Antivirus“ am Eingang des Körpers durch das Auge wirkt und neben den Immunreaktionen mehrere komplexere Reaktionen unterstützt.
Es wirkt als Staubbarriere, schützt das Auge wie ein Gleitmittel vor Kratzern und tötet mit seinen Immunantworten exogene Bakterien ab. Wenn sich die Augenlider bewegen, verteilt sich die Flüssigkeit über die Oberfläche der Hornhaut und bildet einen Perikornealfilm, der die vordere Augenlinse ausrichtet. Dies ist wichtig, da Unregelmäßigkeiten ab 0,3 μm² bereits deutlich sichtbar sind und die Sicht beeinträchtigen. Darüber hinaus ist Feuchtigkeit wichtig für die nicht keratinisierte Epithelschicht des Auges - dank dieser Schicht können unsere Augen letztendlich genug Sauerstoff erhalten.
Entgegen der landläufigen Meinung trägt die Tränendrüse viel dazu bei, das Auge dauerhaft zu schützen. Dies ist eine Art Backup-Laufwerk für die Flüssigkeit, die zum Waschen der Augen oder zur Erhöhung der Immunität des Auges benötigt wird (z. B. infolge eines emotionalen Schocks). Die Haupttränenflüssigkeit, die das Auge ständig feucht macht, stammt aus den relativ kleinen Drüsen von Krause und Wolfring.
Träne
Eine Träne wird aus Sekreten von Drüsen und Zellen aus der Schleimhaut des Auges gemacht, wenige Komponenten kommen auch aus den Gefäßen des Auges. Die drei Hauptkomponenten einer Träne sind Lipide, Mucine und Wasser.
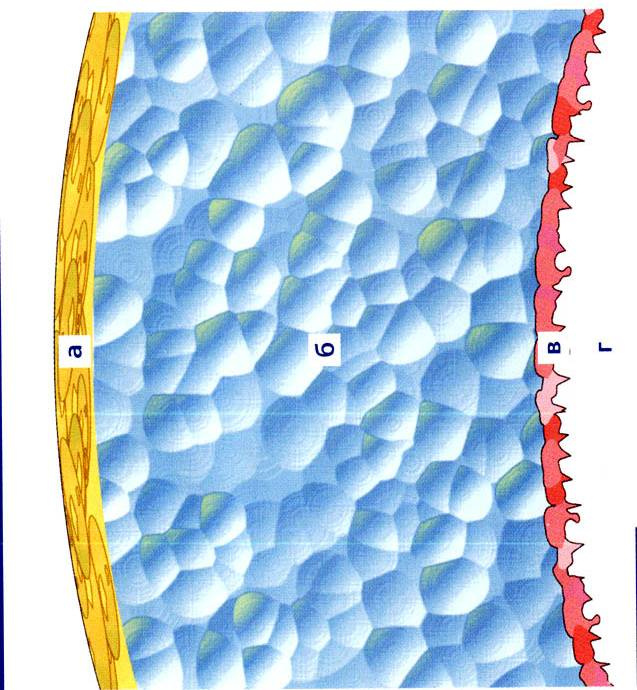 Die gelbe Schicht A sind Lipide, die blaue Schicht B ist eine wässrige Flüssigkeit, die rote Schicht C ist die Mucinschicht, die Hornhaut G ist weiter entfernt. Die Dicke beträgt 6 bis 10 Mikrometer.
Die gelbe Schicht A sind Lipide, die blaue Schicht B ist eine wässrige Flüssigkeit, die rote Schicht C ist die Mucinschicht, die Hornhaut G ist weiter entfernt. Die Dicke beträgt 6 bis 10 Mikrometer.
Die obere Lipidschicht wird von den Meibomdrüsen (in den Augenlidern), den Zeiss-Talgdrüsen in den Haarsäcken an den Wimpernwurzeln und den Motten-Drüsen (nebeneinander angeordnet, dies sind leicht veränderte kleine Schweißdrüsen) gebildet. Eine dreifache Verdoppelung des Systems ist aufgrund der sehr großen Bedeutung der Augen für den Körper und dementsprechend der sehr großen Bedeutung dieser Tränenschicht für die Arbeit des Auges erforderlich.
Dieser Lipidfilm lässt die Träne nicht schnell verdunsten, versiegelt das Auge im geschlossenen Zustand (damit die bösen Bakterien im Schlaf nicht nach innen kriechen), verringert die Spannung der Flüssigkeit und glättet die Oberfläche der Linse. Außerdem kann kein äußerer Hautschweiß das Auge schädigen. Manchmal klagt ein Patient über trockene Augen oder erhält sofort eine objektive Diagnose eines Syndroms des trockenen Auges mit normaler oder erhöhter Tränenproduktion - dies ist nur der Fall einer Schädigung der Lipidproduktion für diesen Film während des normalen Betriebs der anderen Drüsen der Tränenproduktion. Am häufigsten wird diese Schicht durch Blepharitis geschädigt, bei der die Kanäle der Meibomdrüsen in der Dicke der Augenlider verstopft sind.
Warum tritt das Syndrom des trockenen Auges auf?
CVG ist in der Tat eine Verletzung der Tränenproduktion. Und es gibt mehrere Gründe für sein Auftreten:
Systemisch - angeboren, erblich, infolge hormoneller Erkrankungen, Wechseljahre, Diabetes, seltener - mit systemischen Infektionen. In dieser Situation ändern sich die Eigenschaften des Augengewebes, was zu seiner Degeneration führt. Die Prävalenz beträgt 1%. Wenn Sie keinen unter Ihren Verwandten haben, müssen Sie sich wahrscheinlich keine Sorgen machen. Mit dem erworbenen systemischen Syndrom des trockenen Auges sind die Umstände so, dass es Sie im Vergleich zu Läsionen anderer Organe höchstwahrscheinlich zuletzt erregt.
Die häufigste Form ist das
Blepharokonjunktiv. Dies sind Erkrankungen der Augenlider und der Schleimhaut des Auges. Eine Entzündung bringt die Zusammensetzung der Träne aus dem Gleichgewicht, und dann verliert das Auge den Schutz und alles macht viel mehr Spaß. Für den Arzt, nicht für den Patienten. Ursachen: Infektionen, unvollständiger Verschluss der Augenlider, Allergien und ähnliche Faktoren. Prävalenz von 58%.
Weitere 34% Prozent sind eine
exogene Form (auch begleitet von Blepharitis). Gründe: EMR-Impulse (Signalmänner leiden), übergetrocknete Luft, Rauch, Smog, Zigarettenrauch - die Träne beginnt schneller zu verdunsten. Wenn Sie die blinkenden Bewegungen der Augen reduzieren, beginnt auch die Träne schnell zu verdunsten. Wenn wir über das Syndrom des trockenen Auges in der Produktion oder als Ergebnis der Arbeit am Computer sprechen, ist dies meistens der Fall. Eine andere exogene Form wird durch Medikamente wie hormonelle Kontrazeptiva, Antipsychotika, Botulinumtoxin-Injektionen, Tragen von Kontaktlinsen, ionisierende Strahlung und Vitaminmangel A verursacht.
Die übrigen Fälle sind eine
Hornhautform , die durch eine zu unebene Hornhaut verursacht wird. Zum Beispiel nach einer Verletzung, einer Operation (insbesondere Laserkorrektur, Keratektomie, Katarakt-Phakoemulsifikation), dystrophischen Prozessen oder schweren toxikologischen Läsionen.
Es gibt auch kombinierte Formen, wenn es keinen offensichtlichen „Auslöser“ gibt, aber es gibt eine Reihe verschiedener Gründe, die sich nach Bedarf angesammelt haben.
Diagnose
Die einfachste Methode zur Diagnose des korrekten Betriebs der Tränenflüssigkeit ist der Schirmer-Test. Auf Papierstücken werden spezielle Stacheln in Ihre Augen eingeführt, die dann warten, bis Sie anfangen zu weinen. Eine bestimmte Zeit wird abgeschnitten, dann wird geprüft, wie weit die Papiere nass geworden sind. Sie müssen 15 Millimeter in 5 Minuten wählen. Um genau diese Spitzen und Papierstücke auszuführen, werden sie normalerweise von jedem Augenarzt verwendet.
Die Nuance ist, dass Patienten nicht nur vor Augenreizungen, sondern auch vor Schmerzen weinen können. Dann wird es mehr Tränen geben. Fortgeschrittenere Augenärzte wenden daher den Jones-Test an. Alles ist gleich, nur werden Sie zuerst betäubt.
Eine Methode, die nur in großen Diagnosezentren und Labors verfügbar ist, ist der Norn-Test. Es zeigt den Zeitpunkt des Tränenfilmbruchs. Der Riss wird mit speziellen Lösungen angefärbt. Danach schauen Sie durch das Mikroskop, ohne zu blinken, bis der erste Bruch (sichtbar als unbemalter Bereich) auftritt. Die Norm ist 10 Sekunden. Die Schirmer- und Jones-Tests messen die Wasserkomponente, der Norn-Test misst das Lipid und das Mucin.
Es gibt ausgefeiltere Labormethoden, aber sie sind nicht so schnell. Wenn sie Ihnen zugewiesen wurden, bedeutet dies normalerweise bereits, dass Sie tief in das Thema eingetaucht sind. Lassen Sie es uns also zunächst überspringen. Wenn Sie kein Glück haben, werden Sie die Situation verstehen.
Was ist, wenn der Riss nicht richtig erzeugt wird?
Das Problem ist sehr häufig. Es werden verschiedene Behandlungen verschrieben, die die Beseitigung der Ursache der Verletzung verringern (dies kann eine seltene Operation sein, wenn eine Verletzung aufgetreten ist; hormonelle Wirkungen usw.), aber fast immer sprechen wir über zwei grundlegende Dinge:
- Die Ernennung einer Tränenersatztherapie (damit das Auge nicht weiter als Schutzverlust infolge der Krankheit leidet).
- Verbesserungen bei Trophäe, Prävention oder Behandlung von begleitenden Entzündungsprozessen.
Leider wird die zweite normalerweise vergessen oder einfach nicht verschrieben, da die Blepharitis möglicherweise nicht am Anfang steht. Es ist jedoch sehr wahrscheinlich, dass es später auftritt.
Aber fangen wir mit einer Träne an. Natürlich funktionierten vor ein paar Jahrhunderten Kochsalzlösungen einwandfrei, und um die 80er Jahre verbreiteten sich natürliche Polymere - Lösungen auf Serum von trockenem Plasma oder im Blut eines Patienten. Da nicht jeder Patient (auch für sich selbst) Ehrenspender werden wollte, war eine Synthese künstlicher Polymere erforderlich. Sie wurden sehr oft in das Auge injiziert, was den Patienten große Unannehmlichkeiten bereitete. Dann gab es Medikamente mit längerer Wirkung:

Die Wahl hängt vom spezifischen Zustand des Patienten ab. Manchmal werden zwei Medikamente zur gemeinsamen Wirkung verschrieben.
Während der Behandlung werden auch Hydrogel-Schutzlinsen verwendet, die ständig getragen werden müssen, und Arzneimittel sollten gleichzeitig verabreicht werden. Es wird angenommen, dass sie das Auge lange genug schützen, damit die Medikamente normal funktionieren.
Es ist auch möglich, die Tränenproduktion aufgrund der Exposition gegenüber den Drüsen zu erhöhen oder die Tränenviskosität aufgrund der Exposition gegenüber der Mucinschicht zu verringern (dies ist begrenzt - wenn es nur Probleme mit Mucin gibt, ist dies nicht anwendbar, und es gibt eher unangenehme Nebenwirkungen, aber manchmal ist die Methode geeignet).
Dann tatsächlich eine Operation. Zu diesem Zweck verwenden sie eine Beschichtung mit einer konservierten Fruchtwassermembran (nur für Patienten mit einer Hornhautform des Syndroms) oder eine Autokonjunktiva (nach Kunt) oder führen eine Hornhauttransplantation durch. Es ist besser, diese Geschichte nicht auf den neuesten Stand zu bringen - extrem hohe Risiken und fast kosmische Betriebskosten. Wenn Sie es mitbringen, versuchen Sie, für eine Operation nach Deutschland zu gehen. Sie können auch Kollagenstopfen für 5-7 Tage einsetzen, um zu verhindern, dass Tränen aus den Augen in die Nasenhöhle fließen. Sie lösen sich allmählich auf, geben aber eine Woche Zeit, damit das Auge normal arbeitet.
Der erste Teil der Behandlung erfolgt in Schutzform. Darüber hinaus wird häufig eine etiotrope Behandlung angewendet, die dazu beiträgt, die Ursachen der Krankheit zu beseitigen. Dies sind Restaurationsmittel, Antibiotika, Desensibilisierung, Efferenztherapie und Reparaturtherapie.
Reparative Therapie - Wiederherstellung der Integrität der Hornhaut und der Schleimhaut, Verbesserung des Stoffwechsels. Hier sind die wichtigsten Medikamente:

Sie können Autoserum von Blut (ein Medikament aus dem Blut des Patienten) verwenden.
Bei der blepharokonjunktivalen Form der CVH und in Situationen, in denen eine Blepharitis während der Entwicklung der Krankheit mehr als möglich ist (dh in den allermeisten Fällen), werden warme Kompressen, Augenlidmassagen und Hygieneprodukte verschrieben. Hier wurde unser Labor zu einem der weltweit einzigartigen Phänomene. Wir haben Blefarogel- und Blefarogel-2-Gele entwickelt (ja, in den 90er Jahren beschäftigten wir uns mehr mit Wissenschaft als mit Marketing). Blefarogel wird auf die Augenlider aufgetragen und wirkt wie folgt: Basierend auf Hyaluronsäure, die langsam die Ausscheidungskanäle der Talg-, Meibom- und Schweißdrüsen der Augenlider von Stopfen reinigt. Hier herrscht übrigens Verwirrung - aus irgendeinem Grund entscheiden Damen in Kosmetikforen, die ein bekanntes Biopolymer sehen, dass es Falten entfernt. Nein, Blepharogel ist für einen anderen. Aber ja, die Hydrobalance der Haut der Augenlider normalisiert sich immer noch, ihre Elastizität nimmt zu. Dann wirkt der Aloe-Extrakt - er wirkt antiseptisch und hilft bei der Trophäe. Infolgedessen wird Schwellungen und Hyperämie beseitigt. Und Blefarogel 2 ist ernster. Schwefelpräparate, die Parasiten, insbesondere Demodex-Zecken, treffend abtöten, sind ebenfalls enthalten - mit ihnen ist eine Menge Blepharitis verbunden.
Infolgedessen wird mit der parallelen Ernennung von Massage oder Phonophorese (Magnetophorese, Elektrophorese) SSH erfolgreich geheilt, da der Flüssigkeitsaustausch und die Arbeit der Drüsen normalisiert werden. Die Ursache der Krankheit wird behandelt. Darüber hinaus können beide Tools verwendet werden, um SSH zu verhindern und einfach um den Trophismus zu verbessern, insbesondere wenn sich eine Person nicht in komfortablen Arbeitsbedingungen befindet.
In der Vergangenheit arbeitete meine Firma Ende der 90er Jahre im Labor des Instituts an Biopolymeren für Kosmetika. Wir wurden von Ärzten besucht, die unsere Entwicklungen brauchten - während einer Reihe von Tests verwendeten sie unsere Gele auf Hyaluronsäure zur Behandlung, und die ersten Tests zeigten das Ergebnis. Medizinische Entwickler zeigten uns, wozu wir kommen sollten, und Polymerentwickler stellten die erforderlichen Werkzeuge her. Vor Beginn unserer Arbeit an Blefarogel wurden beispielsweise 2 Patienten mit Demodikose von der Optik in die Hochdruckabteilung und umgekehrt überführt. 3-4 Jahre lang haben wir die ersten Produkte getestet und als hygienisch zertifiziert. Dann wurden eine Reihe von Studien und Dokumenten für ein Medizinprodukt benötigt. Anfangs hatten wir großes Glück, dass wir von Anfang an ausschließlich mit reiner Hyaluronsäure gearbeitet haben (über die Bedeutung dieser und die Synthesemethoden etwas später).
Wenig später werde ich bei Interesse direkt auf den Prozess der Entwicklung von Biopolymeren näher eingehen. In der Zwischenzeit können Sie hier unsere
Herstellung von Ultraschallgelen und kosmetischen Präparaten betrachten , die auf den gleichen Polymerentwicklungen basieren. Nun, hier sind einige weitere
Details zu SSG .