Krebsschmerzen manifestieren sich bei 35-50% der Patienten in den frühen Stadien des malignen Prozesses. Mit fortschreitender Krankheit fühlen sich bis zu 80% bereits mäßig bis stark geschmerzt. Im Endstadium leidet fast jeder - 95% der Patienten. Schmerzen beeinträchtigen den Schlaf, das Essen, die Bewegung, treffen fundierte Entscheidungen und beeinträchtigen die Funktion von Organen und Systemen.
Die gute Nachricht ist, dass die moderne Medizin in 90% der Fälle gelernt hat, diesen Schmerz unter Kontrolle zu halten. Das heißt, entweder das Schmerzsyndrom vollständig stoppen oder seine Intensität signifikant reduzieren. Somit können Krebspatienten in jedem Stadium von Krebs eine normale Lebensqualität aufrechterhalten.
Wir haben bereits geschrieben, dass in
„Medicine 24/7“ mehr als die Hälfte der Patienten an Krebs im Stadium III-IV leidet. Das erste, was zu tun ist, wenn solche Menschen palliativ versorgt werden, ist die Linderung von Schmerzen. Daher bleibt eine angemessene Analgesie für unser Profil einer der wichtigsten Arbeitsbereiche.
In Russland gibt es spezifische Probleme, die sowohl mit der Beschaffung von Analgetika, insbesondere Betäubungsmitteln, als auch mit der Nichteinhaltung der Empfehlungen der WHO zur Schmerzlinderung in einigen medizinischen Einrichtungen verbunden sind.
Nach unserer Praxis ist das Grundprinzip jedoch recht einfach: "Machen Sie keine plötzlichen Bewegungen." Beginnen Sie immer mit minimalen Dosen, erhöhen Sie die Anästhesiekraft sehr reibungslos und springen Sie nicht direkt von normalem Ibuprofen zu Morphin, wodurch dem Patienten viele alternative schwächere Optionen "weggenommen" werden, die für eine lange Zeit verwendet werden könnten.
Heute werden wir versuchen herauszufinden, welche Medikamente für wen und wann benötigt werden und wie die moderne Medizin sonst mit Schmerzen umgehen kann.
Was ist Schmerz im Allgemeinen?
Und für welche Sünden quält die Natur die Menschen? Die offizielle Definition von IASP (International Association for the Study of Pain) lautet:
"Schmerz ist eine unangenehme sensorische oder emotionale Erfahrung, die mit tatsächlichen oder potenziellen Gewebeschäden verbunden ist oder in Bezug auf solche Schäden beschrieben wird .
" Wir übersetzen in Menschen.
Normalerweise ist Schmerz eine wichtige und nützliche Sache für das Überleben. Dies ist ein klares Signal an das Gehirn von einem Teil des Körpers oder von einem inneren Organ: „Hey, pass auf, es gibt ernsthafte Probleme, du musst etwas tun. Schnell! " Dieses Signalisierungssystem ermöglicht es einer Person, zu schwere Verletzungen und Schäden zu vermeiden: Wenn es für Sie unangenehm ist, werden Sie versuchen, nicht weiter mit der Ursache Ihrer Probleme zu interagieren. Dies bedeutet, dass Sie mit größerer Wahrscheinlichkeit intakt und nahezu unversehrt bleiben. Also passierte alles während der Evolution.
 Ruckreflex - Eine gesunde biologische Reaktion auf akute Schmerzen
Ruckreflex - Eine gesunde biologische Reaktion auf akute SchmerzenIn einem ungesunden Körper eines onkologischen Patienten (sowie eines Patienten mit einer Herz-Kreislauf-Erkrankung oder HIV oder beispielsweise Tuberkulose) verliert der Schmerz jedoch seine nützliche Signalfunktion und umgekehrt stört er sowohl die Grundtherapie als auch die Bereitstellung von Palliativversorgung. Der Patient fällt in einen depressiven Zustand und verliert die Kraft, die zur Bekämpfung der Krankheit erforderlich ist. Das chronische Schmerzsyndrom wird zu einer eigenständigen Pathologie, die separat behandelt werden muss.
Deshalb brauchen jährlich mehr als eine Million Menschen in Russland Schmerzlinderung. Darüber hinaus benötigen 400 bis 800.000 von ihnen (nach verschiedenen Schätzungen) Opioidanalgetika.
Was und warum tut Krebs weh?
Um herauszufinden, welcher Ansatz erforderlich ist, um den Schmerz zu stoppen, muss der Onkologe seine Ursache und Herkunft verstehen.
Eine der großen Schwierigkeiten bei der Diagnose von malignen Neoplasien (malignen Neoplasmen) besteht darin, dass der Patient häufig zunächst keine Schmerzen hat. Der Tumor kann so viel zu klein sein.
Dies geschieht auch, wenn der Tumor in losen Geweben (wie der Brustdrüse) oder in der Körperhöhle (z. B. im Magen) wächst. Ohne Schmerzen können sich auch solche Krebsarten entwickeln, bei denen es keine soliden Primärtumoren gibt - Leukämie, bösartige Erkrankungen des Hämatopoese-Systems.
In unserer Praxis gab es Fälle, in denen sogar onkologische Prozesse im Stadium IV asymptomatisch waren - bis zum Auftreten mehrerer Metastasen wurde der Patient nicht verletzt.
In allen anderen Fällen, wenn der Schmerz vorhanden ist, ist es für den Arzt wichtig zu wissen, warum er aufgetreten ist. Aus Gründen des Auftretens unterscheiden wir drei Hauptgruppen.
- Nozizeptiver Schmerz. Von Nozizeptoren geweckt - Schmerzrezeptoren. Diese Rezeptoren sind ein Netzwerk von verzweigten Enden peripherer Nerven, die alle unsere inneren Organe sowie Knochen und jeden Punkt auf der Hautoberfläche mit dem Rückenmark verbinden. Im Falle einer Beschädigung (oder einer Exposition, die zu beschädigen droht) eines Körperteils senden die Nozizeptoren ein Signal an das Rückenmark, das zum einen Vermeidungsreflexe auslöst (z. B. die Hand von einer Verbrennung wegzieht) und zum anderen "nach oben meldet" Gehirn.
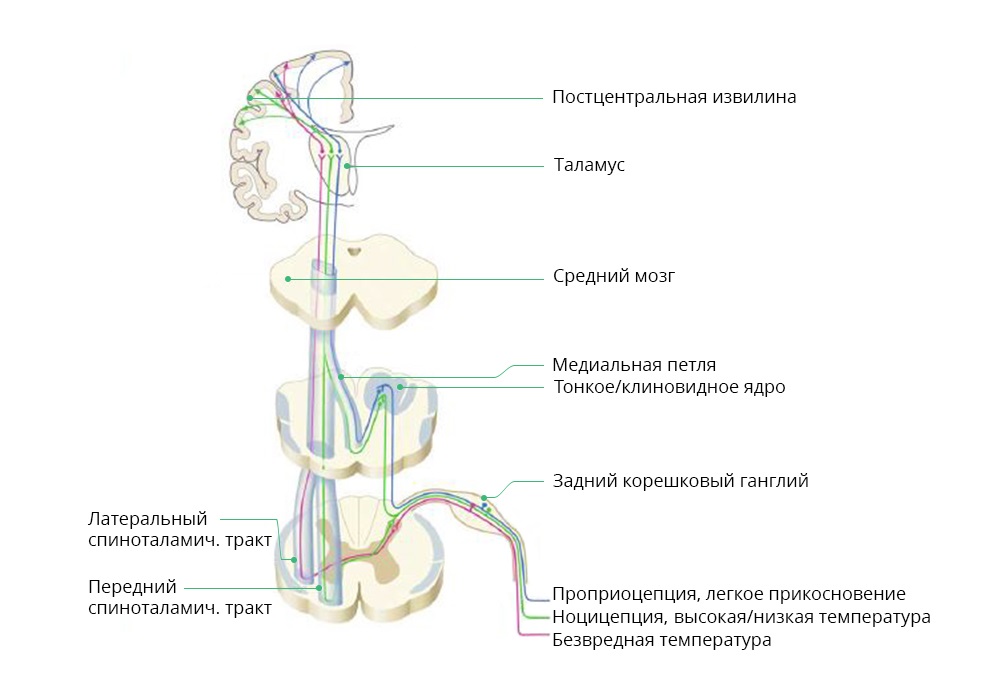
Diagramm des Durchgangs nozizeptiver und anderer Signale von externen Reizen
Und es gibt bereits eine komplexe Wechselwirkung zwischen Thalamus, Hypothalamus und Großhirnrinde, die stressige Reaktionen des autonomen Nervensystems auslöst: erweiterte Pupillen, erhöhte Herzfrequenz, erhöhter Druck usw. Irgendwann „pausiert“ das Gehirn alle anderen Nervenprozesse, weil Schmerz oberste Priorität hat. Es ist wichtiger als alles andere für das Überleben, sagt das Gehirn. Und der Patient kann in diesem Moment nicht normal denken und andere Dinge tun.
Bei onkologischen Erkrankungen ist nozizeptiver Schmerz meist eine Reaktion auf den Tumor selbst oder auf Metastasen. So können Metastasen in der Wirbelsäule einen Durchbruch verursachen, scharfe Schmerzen, wenn der Patient seine Körperposition ändert. - Neuropathischer Schmerz. Die Ursache ist eine Verletzung der Nervenstrukturen - Nerven, Rückenmark oder Gehirn. Es kombiniert zwei Faktoren: Einerseits die Intensität - der Patient ist sehr schmerzhaft, manchmal helfen sogar starke Analgetika nicht. Andererseits ist die Lokalisierung schwierig. Im Gegensatz zu akuten nozizeptiven Schmerzen kann der Patient oft nicht sagen, wo es weh tut.
Solche Schmerzen werden durch das Wachstum eines Tumors oder durch Metastasen verursacht, wenn sie beispielsweise auf die Wirbelsäule drücken oder die Nervenwurzeln einklemmen. Leider können auch Nebenwirkungen einer Krebsbehandlung die Ursache sein.
- Dysfunktionale Schmerzen. Der Fall, in dem die organischen Schmerzursachen fehlen, aber nicht verschwinden: Zum Beispiel wurde der Tumor bereits entfernt, die Heilung nach der Operation ist vorbei und der Schmerz ist geblieben. Es kommt vor, dass der Schmerz laut dem Patienten selbst viel stärker ist, als er in seinem Gesundheitszustand sein sollte.
In solchen Fällen ist es notwendig, den psychischen Zustand des Patienten zu berücksichtigen. Starker Stress kann Wahrnehmungsänderungen bis hin zu vollständig psychogenen Schmerzen erheblich beeinflussen .
Unsere klinische Praxis zeigt, wie viel Wissen über Onkopsychologie in solchen Fällen hilft. In Russland achten nicht alle Ärzte gebührend darauf, obwohl dies in dieser Situation dazu beiträgt, den Zustand des Patienten zu stabilisieren und sein schmerzhaftes Schmerzsyndrom zu verringern.
Zusätzliche komplizierende "Boni" für die Hauptschmerzarten bei Krebs sind schmerzhafte Manifestationen von Nebenwirkungen der Antitumor-Therapie selbst:
- Schmerzen während der Heilung nach der Operation;
- Krämpfe und Krämpfe;
- Ulzerationen der Schleimhäute;
- Gelenk- und Muskelschmerzen;
- Hautentzündung, Dermatitis.
Moderne Ärzte verwenden eine immer genauere dosierte Strahlentherapie, immer mehr „saubere“, zielgerichtete Medikamente und immer weniger traumatische Operationen, um die Häufigkeit und Schwere solcher unangenehmen Nebenwirkungen zu verringern. Heute führen wir in der Klinik beispielsweise viel mehr chirurgische Eingriffe mit endoskopischen und laparoskopischen Methoden durch - durch dünne Einstiche oder sehr kleine (1-1,5 cm) Hautschnitte. Die Methoden laufen auf dasselbe hinaus: das normale Leben des Patienten verlängern.
Wie viel Schmerz in Punkten?
Um eine angemessene Analgesie zu wählen, muss der Arzt verstehen, wie schmerzhaft eine Person ist, versuchen, genau zu verstehen, wo und wie lange es weh tut. Termine im Anästhesie-Rezept hängen davon ab. Neben der Klärung von Fragen zur Art und Lokalisation von Schmerzen muss der Arzt auch deren Intensität bewerten.
Weltweit werden hierfür je nach Alter und Zustand des Patienten NOSH-Skalen (numerologische Bewertungsskala) und YOUR (visuell-analoge Skala) oder Hybridversionen verwendet. Für sehr kleine Kinder und sehr ältere Menschen sowie für Patienten mit kognitiven Beeinträchtigungen ist es schwierig, Standardfragen zu beantworten. Manchmal muss man nur in Bezug auf Verhalten und Gesichtsausdruck damit arbeiten.
 Skala zur Beurteilung des Schmerzes von 0 (nichts tut weh) bis 10 (unerträglich schmerzhaft)
Skala zur Beurteilung des Schmerzes von 0 (nichts tut weh) bis 10 (unerträglich schmerzhaft)Es ist wichtig, so viele zusätzliche Informationen wie möglich zu erhalten: Wenn der Patient der Ansicht ist, dass Tolerieren eine würdige Beschäftigung ist und Beschwerden unwürdig sind, oder wenn sich herausstellt, dass der Patient Missbrauchs- und Suchtperioden hatte, kann dies Anpassungen bei der Behandlung von Schmerzen vornehmen.
Wir haben bereits das Thema der Arbeit mit dem psychischen Zustand des Patienten angesprochen und werden es noch einmal ansprechen - es ist wichtig, dies sowohl für Ärzte als auch für Angehörige des Patienten zu berücksichtigen. Die WHO hat dafür sogar ein spezielles Konzept eingeführt:
Total Pain. Es deckt nicht nur körperliche Reizstoffe ab, sondern auch die emotionalen und sozialen negativen Aspekte des Lebens des Patienten.
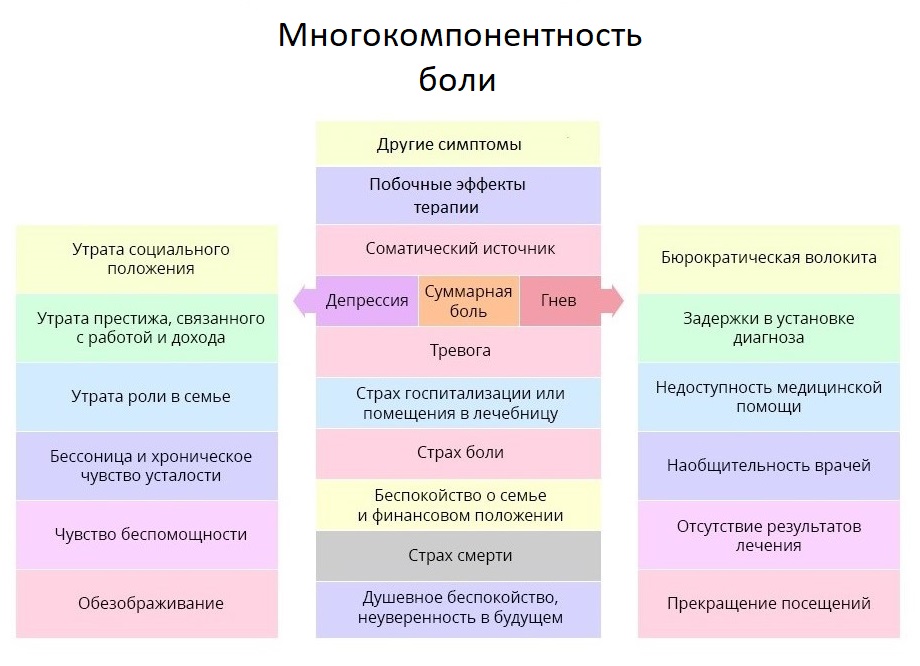 Der Schmerz des Krebspatienten ist viel tiefer und komplexer als es von außen scheint. Schmerztherapie ist der Fall, wenn der Arzt die subjektiven Beurteilungen des Patienten mit besonderer Aufmerksamkeit behandeln muss.
Der Schmerz des Krebspatienten ist viel tiefer und komplexer als es von außen scheint. Schmerztherapie ist der Fall, wenn der Arzt die subjektiven Beurteilungen des Patienten mit besonderer Aufmerksamkeit behandeln muss.Angesichts eines solchen Mehrkomponentenpools von Gründen für die Zunahme von Schmerzen erkennt die weltweite medizinische Gemeinschaft die erfolgreichste Idee einer „multimodalen“ Therapie an - wenn neben der medikamentösen Behandlung auch körperliche Aktivität entsprechend der Stärke, den Entspannungstechniken und der Psychotherapie des Patienten angewendet wird. All dies schafft die Bedingungen, unter denen der Schmerz keinen zentralen Platz mehr im Leben des Patienten einnimmt und wichtigeren und interessanteren Bereichen Platz macht.
Was ist der Schmerz für Krebs behandelt, oder wohin führt die Leiter der Schmerzlinderung
Wahrscheinlich betrachtet jeder Arzt die Medikamente, die sich in seiner persönlichen praktischen Erfahrung als am effektivsten erwiesen haben, als korrekter und erfolgreicher. Jeder Onkologe, der versucht, das Schmerzsyndrom zu stoppen, muss sich jedoch an die Empfehlungen der WHO zur Behandlung von Krebsschmerzen erinnern.
Diese Empfehlungen wurden 1986 in Form einer dreistufigen
„Leiter“ erstellt , und seitdem sind die grundlegenden Postulate unverändert geblieben.
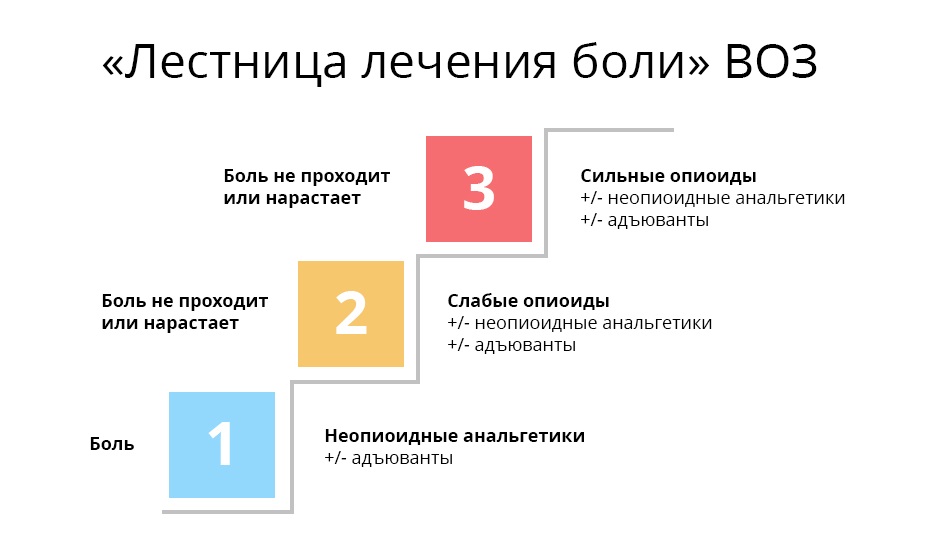 Erste Stufe.
Erste Stufe. Bei leichten Schmerzen beginnen sie mit nicht narkotischen Analgetika und nicht steroidalen entzündungshemmenden Arzneimitteln und Arzneimitteln (NSAIDs / NSAIDs). Dies sind die üblichen rezeptfreien Paracetamole, Ibuprofen, Aspirin usw. Bei Muskel- und Gelenkschmerzen werden Diclofenac und andere verschrieben.
 NSAID-Aktionsschema - Sie blockieren das Enzym Cyclooxygenase, reduzieren die Synthese von Prostaglandinen und damit die Empfindlichkeit von Schmerzrezeptoren.
NSAID-Aktionsschema - Sie blockieren das Enzym Cyclooxygenase, reduzieren die Synthese von Prostaglandinen und damit die Empfindlichkeit von Schmerzrezeptoren.Solche Medikamente machen nicht süchtig und machen süchtig, aber in einer großen Dosierung können sie den Magen-Darm-Trakt schädigen, so dass die Dosis nicht endlos und unkontrolliert erhöht werden kann, um die Situation mit Magenblutungen nicht zu komplizieren.
Zweite Stufe. Wenn sich der Schmerz verstärkt, werden außerdem Codein und Tramadol verschrieben. Dies sind leichte Opiate. Sie wirken aufgrund der Tatsache, dass sie an die Opioidrezeptoren des Zentralnervensystems binden und dort Endorphine ersetzen.
Endorphine sind Neurotransmitter, deren Funktion darin besteht, die Übertragung schwacher Schmerzimpulse vom Rückenmark auf das Gehirn zu hemmen. Dies ermöglicht es uns, nicht jedes Mal vor Schmerzen zu weinen, wenn wir unsere Ellbogen auf den Tisch legen oder aus einer Höhe von einem halben Meter springen. Bei starken Schmerzen nimmt die Endorphinproduktion jedoch ab. Opioidrezeptoren werden freigesetzt, Nervenimpulse werden nicht gehemmt, eine Person hat Schmerzen.
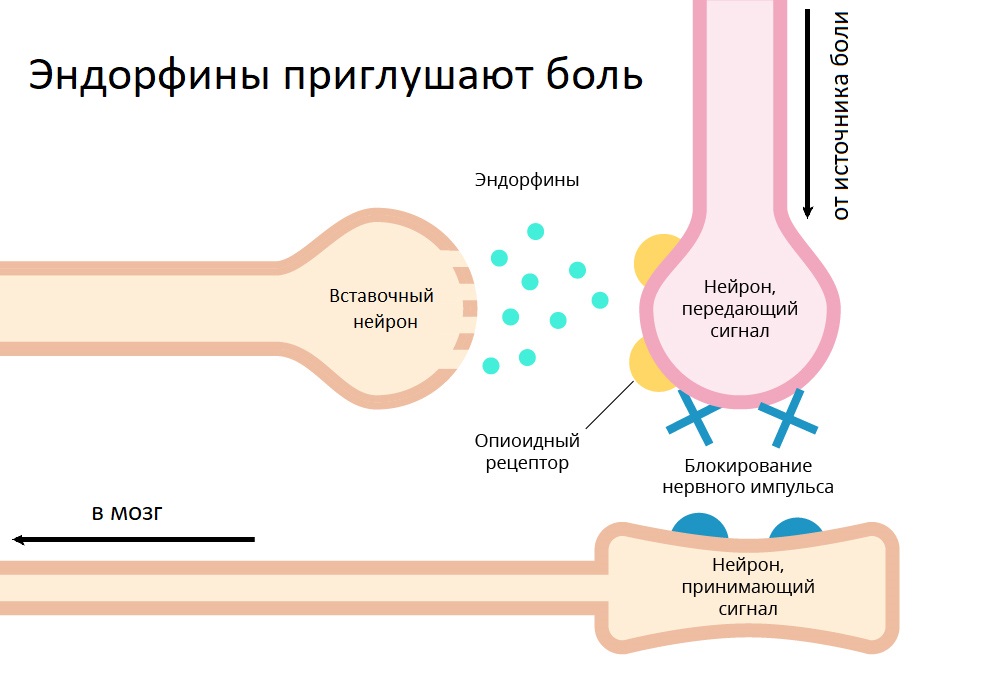 So verhält sich das inhibitorische Insertionsneuron normalerweise - es setzt Endorphine frei, um den ankommenden Nervenimpuls zu blockieren, so dass das Gehirn "nicht aufpasst".
So verhält sich das inhibitorische Insertionsneuron normalerweise - es setzt Endorphine frei, um den ankommenden Nervenimpuls zu blockieren, so dass das Gehirn "nicht aufpasst".Tramadol wird zusammen mit Analgin, Paracetamol und anderen Arzneimitteln der ersten Stufe eingenommen - die Wirkung ist komplex: die gleichzeitige Wirkung auf das zentrale und periphere Nervensystem.
Es ist wichtig, dass Tramadol, obwohl es ein Opiat ist, zu nicht narkotischen Analgetika gehört. Es ist für den Patienten einfacher, es zu erhalten, und es besteht kein Grund, sich vor einer möglichen Abhängigkeit zu fürchten.
Dritte Stufe. Der Arzt und sein Patient befinden sich in diesem Stadium, in dem schwache Opiate ihm bereits nicht mehr helfen. Es kommen starke Opiate ins Spiel, das wichtigste ist Morphium. Starke Opiate binden viel zuverlässiger an Opioidrezeptoren als schwache und wirken daher stärker. Dieser Effekt ist jedoch teuer: Diese Medikamente können bereits süchtig machen - aber nur, wenn sie falsch und unkontrolliert angewendet werden.
Daher beginnen sie, die dritte Stufe so allmählich zu erklimmen. Buprenorphin oder Fentanyl wird verschrieben, dessen Wirksamkeit 50% und 75% im Vergleich zu Morphin beträgt - und sie werden streng nach dem Zeitplan verabreicht, beginnend mit der Mindestdosis. Unter der Aufsicht eines Arztes ist die Wahrscheinlichkeit, eine pathologische Abhängigkeit zu entwickeln, vorbehaltlich der empfohlenen Dosierung und Häufigkeit der Verabreichung mit einer allmählichen Zunahme der "Kraft" äußerst gering.
Es ist wichtig, dass in jedem Stadium das sogenannte Adjuvans, dh die Hilfstherapie, angewendet werden kann. Adjuvantien betäuben nicht von selbst, aber in Kombination mit den Hauptanalgetika verstärken sie entweder ihre Wirkung oder neutralisieren Nebenwirkungen. Diese Gruppe umfasst Antidepressiva, Kortikosteroide, Antiemetika und Antikonvulsiva, Antihistaminika usw.
Warum ist es wichtig, die Empfehlungen und Grundsätze der WHO zu befolgen?
Daher liefert die WHO Grundprinzipien und Empfehlungen für einen reibungslosen Übergang von Schritt zu Schritt, die dazu beitragen, eine Sackgasse in der Therapie zu vermeiden - wenn sich die Schmerzen verstärken und es keine Mittel mehr gibt, sie zu bekämpfen.
Dies geschieht, wenn der Onkologe Opioid-Medikamente vorzeitig oder in einer höheren Dosis als erforderlich verschreibt. Wenn Sie von Ketorol zu Promedol wechseln (wie es leider einige Ärzte tun - einige aufgrund von Unerfahrenheit, andere aufgrund des Mangels an den erforderlichen Medikamenten), kann der Effekt zunächst die Erwartungen übertreffen. Aber dann stellt sich heraus, dass der Schmerz eine schnellere Erhöhung der Dosierung erfordert als durch das sichere Regime vorgeschrieben. Die Schritte werden beendet, bevor Sie die gewünschte Anzahl von Schritten durchlaufen. In diesem Fall nimmt der Arzt die Behandlung selbst weg.
Von der Seite des Patienten ist die Hauptsache riesig! - Der Fehler ist "bis zum letzten ertragen". Dies macht sich insbesondere bei russischen Patienten bemerkbar. Wenn Menschen zum Beispiel aus den baltischen Staaten zur Behandlung zu uns kommen, haben sie diesen überparteilichen „Heldentum“ nicht mehr.
Und es ist richtig, den Arzt sofort über die Schmerzen zu informieren. Denn bei der Behandlung von Schmerzen gibt es ein unangenehmes Paradoxon: Je länger Sie durchhalten, desto schwieriger ist es, Schmerzen loszuwerden. Tatsache ist, dass anhaltender langer Schmerz eine lange und anhaltende Erregung der gleichen Leitung der Nervenbahnen bedeutet. Nociogene Nervenzellen "gewöhnen" sich beispielsweise an Schmerzimpulse und es kommt zu einer Sensibilisierung - eine Erhöhung der Empfindlichkeit. In Zukunft reagieren sie leicht mit einer schmerzhaften Reaktion, selbst auf schwache und harmlose Einflüsse. Es wird viel schwieriger, mit solchen Schmerzen umzugehen.
Was außer Injektionen?
Genau genommen versuchen sie, in der modernen Anästhesie keine Injektionen oder Injektionen zu verwenden. Die Wahl der schmerzhaftesten Verabreichungsmethode zur Schmerzlinderung ist irgendwie unlogisch.
Daher wird die
transdermale Verabreichungsmethode immer beliebter - in Form von Klebstoffen.
Im Gegensatz zu Injektionen ist es für den Patienten am bequemsten. Es hat natürlich seine eigenen Grenzen - in Bezug auf die Körpertemperatur, die Menge an subkutanem Fett, aber in den meisten Fällen ist es gut:
- Das Medikament (normalerweise Fentanyl) wird allmählich freigesetzt und hält 72 Stunden an.
- erfordert keine Überwachung der Zeit der Einnahme von Tabletten oder der Verabreichung von Arzneimitteln;
- schließt eine Überdosierung aus (dies ist wichtig für ein narkotisches Analgetikum).
 Fentanylpflaster - starke, sichere und komfortable SchmerzlinderungDrogenblockade von Nerven und autonomen Plexus.
Fentanylpflaster - starke, sichere und komfortable SchmerzlinderungDrogenblockade von Nerven und autonomen Plexus. Ein Anästhetikum, ein Medikament zum „Einfrieren“, wird direkt in die Nervenprojektionsstelle injiziert, entlang derer der Schmerz vom Krebsorgan übertragen wird. Abhängig von der Art der Schmerzmittel und der Nosologie (Art des Tumors) erfolgt dies mit einer unterschiedlichen Häufigkeit - von einmal pro Woche bis einmal alle 6 Monate. Die Methode ist weit verbreitet, da sie fast keine Kontraindikationen aufweist.
Wirbelsäulenanästhesie Das Medikament (Morphin, Fentanyl) wird in den Kanal der Wirbelsäule injiziert, wo das Rückenmark liegt. Durch die Liquor cerebrospinalis und mit dem Blutkreislauf gelangt das Medikament in das Gehirn und „schaltet“ die Empfindlichkeit aus, die Muskeln entspannen sich. Die Methode wird bei sehr akuten und intensiven Schmerzen angewendet.
Epiduralanästhesie Ja, sie ist nicht nur schwanger. Die gleichen Medikamente wie bei der Spinalanästhesie werden in die Höhle zwischen der Dura Mater und den Wänden des Spinalkanals injiziert. Die Epiduralanästhesie wird in späteren Stadien mit metastasierendem Knochenschaden angewendet, wenn die Schmerzen nicht durch orale Injektionen und Medikamente gelindert werden.
Palliative Chemotherapie, gezielte und Strahlentherapie. Es wird nicht verwendet, um den Tumor zu zerstören, sondern um ihn einfach zu verkleinern, um die komprimierten Nervenknoten freizusetzen, die Schmerzen verursachen.
Neurochirurgische Methoden. Ein Neurochirurg schneidet die Wurzeln der Spinal- oder Hirnnerven ein. Dies führt nicht zu einem Verlust der motorischen Aktivität (obwohl dies möglicherweise eine Rehabilitation erfordert), aber dem Gehirn wird die Möglichkeit genommen, Schmerzsignale auf diesem Weg zu empfangen.
Hochfrequenzablation (RFA). In unserem ersten Beitrag über Palliativmedizin haben wir ein Video darüber veröffentlicht, wie diese Methode dem Patienten geholfen hat, Schmerzen im letzten Stadium des Krebses loszuwerden. Dann wurde RFA verwendet, um Metastasen zu zerstören, die auf die Nervenwurzeln des Rückenmarks drückten.In Fällen, in denen es unmöglich ist, Metastasen oder den Tumor selbst zu zerstören, kann RFA verwendet werden, um die leitenden Nervenbahnen zu zerstören. Dies ist ähnlich wie in der vorherigen Version, nur der Chirurg arbeitet nicht mit einem Skalpell, sondern mit einer speziellen Nadel, die durch hochfrequente Vibrationen auf eine hohe Temperatur erhitzt wird.Neurolyse mittels Endosonographie.Neurolyse ist die Zerstörung des Nervenwegs, der mit Hilfe spezieller chemischer Lösungen Schmerzen leitet. Unter der Kontrolle von Ultraschall wird das Endoskop durch den Verdauungstrakt genau zum Zöliakie- (Solar-) Nervenplexus gebracht und zerstört einen Teil der Nervenfasern. Die analgetische Wirkung des Verfahrens tritt in 90% der Fälle bei Magen- oder Bauchspeicheldrüsenkrebs auf. Das Ergebnis des Verfahrens wird in seltenen Fällen von Monat zu Jahr gespeichert. Es hängt alles von der Geschwindigkeit der Tumorentwicklung ab. Trotz der Tatsache, dass bei der Verwendung von Analgetika diese wöchentlich angewendet werden müssten.Vertebroplastie. Wir können diese Methode anhand eines lebenden Beispiels erklären .aus meiner eigenen Praxis. Eine Schädigung der Wirbelsäule durch Metastasen führt zur Zerstörung des Wirbelkörpers. Die Knochenstruktur des Wirbels ist deformiert, es kommt zu einer Kompression (Kompression) der Wirbelsäulenwurzeln. Es gibt einen radikulären Kompressions-Apfelwein, der von starken Schmerzen begleitet wird. Die Vertebroplastie stärkt den Körper des betroffenen Wirbels, so dass er nicht mehr auf die Nervenwurzeln drückt.Die Operation ist minimal invasiv, sie wird unter örtlicher Betäubung und unter Kontrolle der Computertomographie durchgeführt. Eine spezielle Kanülennadel wird in den Wirbelkörper eingeführt, während die Höhe des Wirbels mit speziellen Instrumenten wiederhergestellt wird. Knochenzement wird in die Wirbelhöhle injiziert. Das Ergebnis der Intervention wird auch durch CT-Untersuchung überwacht. In 98% der Fälle beseitigt die Vertebroplastie die Schmerzen unmittelbar nach der Operation. Die Rehabilitationszeit ist minimal, nach einigen Stunden kann der Patient eine aufrechte Position einnehmen.Ein guter Onkologe hat also viele Möglichkeiten, einem Patienten mit Schmerzsyndrom heute zu helfen. Wir sind davon überzeugt, dass ein Mensch unabhängig vom Stadium seines Krebses so lange wie möglich eine normale Lebensqualität haben kann, ohne Einschränkungen und Leiden.Der Hauptschmerz ist die Unvollkommenheit des Systems
Das Problem der unzureichenden Bereitstellung starker Analgetika für Patienten mit schweren Diagnosen ist eines der traurigsten Probleme in der russischen Onkologie im Besonderen und in der Palliativmedizin im Allgemeinen.Ja, Sie werden sagen, dass in unserer Privatklinik all diese Prozesse etabliert wurden. Patienten und ihre Angehörigen müssen nicht wochenlang versuchen, den erforderlichen Stempel auf dem Rezept des Arztes auszuschalten und dann eine kostenlose Packung des Arzneimittels aus der Apotheke zu gewinnen. Aber unsere Ärzte arbeiten seit vielen Jahren in staatlichen Krankenhäusern. Jede Woche erhalten wir Patienten, die nur von dort kommen, sodass uns die Schwere der Situation klar ist.Nach dem Selbstmord von Konteradmiral Apanasenko im Jahr 2014 begannen einige Fortschritte, aber nicht alles ist so rosig wie versprochen.Viele Ärzte wollen einfach keine Medikamente aus der Gruppe der narkotischen Analgetika verschreiben (und wir erinnern uns, dass nur sie in drei Schritten helfen) - weil sie Angst haben. Jeder erinnert sich an die Resonanz von Alevtina Khorinyak . Sie wurde vollständig freigesprochen, aber viele haben auch Angst, wegen angeblich "illegalen Verkehrs" vor Gericht gestellt zu werden.Die Patienten wiederum haben Angst, Tramadol einzunehmen, da es sich um etwas Ähnliches wie Heroin handelt. Wir hoffen, dass der Teil des Artikels, in dem wir die „Leiter“ der WHO erläutern, diese Informationen in den Köpfen der Bürger rationalisiert hat.Lassen Sie uns erklären, welches Verfahren erforderlich ist, um das Medikament zu erhalten, damit die Angst und damit möglicherweise unnötige Schmerzen nicht zurückbleiben.Wer schreibt das Rezept?- Onkologe
- lokaler Therapeut
- ein Arzt jeder Fachrichtung, der für die Arbeit mit narkotischen und psychotropen Substanzen ausgebildet wurde.
Wie lange funktioniert das Rezept?15 Tage. Genug für jeden "Urlaub". Wenn Sie es jedoch dringend benötigen, können Sie es sowohl im Urlaub als auch am Wochenende entladen.Muss ich Ampullen nehmen?Nein.
Laut Gesetz hat niemand das Recht, vom Patienten oder seiner Familie zu verlangen, gebrauchte Ampullen, Pflaster und Verpackungen aus narkotischen Analgetika zu entnehmen.Kann einer der Verwandten im Namen des Patienten ein Rezept und ein Medikament bekommen?- Um ein Rezept zu schreiben, muss der Arzt eine Untersuchung durchführen. Wenn der Patient jedoch nicht ins Krankenhaus kommt, hat er das Recht, einen Arzt zu Hause anzurufen.
- Trotzdem müssen Sie jemanden zum Drucken in die Nähe der Poliklinik schicken - das Drucken einer medizinischen Einrichtung auf ein Rezept ist erforderlich.
- Sowohl der Patient selbst als auch sein Bevollmächtigter (mit einem Reisepass und einer Kopie des Reisepasses des Patienten) können das Medikament in einer speziell dafür vorgesehenen Apotheke erhalten
Was tun, wenn Sie Schwierigkeiten haben, Schmerzmittel zu bekommen?- Rufen Sie die Hotline des Gesundheitsministeriums an: 8-800-200-03-89,
- Roszdravnadzor: 8-800-500-18-35,
- An eine Versicherungsgesellschaft, die Ihre MHI-Police ausgestellt hat.
Abschließend möchte ich alles, was zu diesem schwierigen Thema gesagt wurde, irgendwie verallgemeinern:- Schmerzen können nicht toleriert werden! Der Patient muss sich nicht vor den Worten "narkotische Analgetika" fürchten, mit einem vernünftigen Ansatz und gemäß den Empfehlungen eines kompetenten Arztes riskiert er keine Sucht. Nach den Informationsschreiben des Gesundheitsministeriums der Russischen Föderation sollten alle Patienten betäubt werden.
- . « 24/7» : , – .
- In den letzten 4 Jahren wurde das Verfahren zur Beschaffung von Medikamenten für Patienten leicht vereinfacht, obwohl für die haushaltsmedizinischen Einrichtungen selbst immer noch alles extrem bürokratisiert ist. Sie haben FSKN abgeschafft, was auch den Ärzten das Leben erleichtert hat. Ja, es liegt noch viel Arbeit vor uns. Zum Beispiel, um schließlich ein einziges Register von Patienten zu bilden, die narkotische Analgetika benötigen, über das seit 2015 gesprochen wird. Es gibt jedoch Verschiebungen hin zur Erleichterung des Verfahrens zur Beschaffung verschreibungspflichtiger Schmerzmittel in Russland.
Lass dich sehr, sehr lange nicht verletzen!