Quizás los investigadores pronto podrán aliviarnos del dolor sin causar adicción y otros efectos secundarios devastadores.
 Cada vez que James Zadina publica un nuevo trabajo o comunicado de prensa, el teléfono de su laboratorio de Nueva Orleans comienza a sonar. Los correos electrónicos desbordan la caja. Personas de todo el país reciben mensajes quejándose de dolor."Me llaman y dicen:" Tengo dolores tan terribles. ¿Cuándo aparecerá su medicamento? ”, Dice Zadina. Y respondo: "No puedo dárselo ahora, trabajo tan rápido como puedo". Eso es todo lo que puedo decir. Pero es difícil ".Durante los últimos 20 años, Zadina, investigadora de la Facultad de Medicina de la Universidad de Tulane y del Sistema de Atención de Salud para Veteranos del Sudeste de Louisiana, ha estado a la vanguardia de la batalla con el antiguo enemigo de la humanidad: el dolor físico. Recientemente, su trabajo ha encontrado una nueva urgencia. En los EE. UU., La mortalidad y el apego por opioides están alcanzando proporciones epidémicas, y Zadina está tratando de crear un nuevo tipo de medicamento para el dolor que no tenga los efectos secundarios devastadores que tienen los medicamentos recetados comúnmente como la oxicodona.Su búsqueda se complica por el hecho de que los mismos mecanismos que permiten que las drogas neutralicen efectivamente el dolor son responsables tanto de la adicción como del abuso de drogas. Al igual que su heroína primo químico cercano, los opioides pueden causar dependencia física en las personas. Los investigadores han estado intentando durante décadas "separar las propiedades adictivas de los opiáceos y los analgésicos", dijo David Thomas, administrador del Instituto Estatal de Adicción a las Drogas y uno de los fundadores del Consorcio del Instituto del Dolor del Instituto Estatal de Salud. "Van de la mano".Pero Zadina cree que ya está cerca de su separación. El invierno pasado, él y su equipo publicaron un artículo en la revista Neuropharmacology, que describía cómo aliviaban a las ratas del dolor sin los cinco efectos secundarios más comunes asociados con los opioides, incluida una mayor tolerancia, función motora deteriorada y depresión respiratoria, que La causa de la mayoría de las muertes relacionadas con los opioides. El siguiente paso es la prueba en humanos.Este es solo uno de los muchos intentos de terminar con el daño a largo plazo causado mientras se libra del dolor a las personas. Según el Instituto Estatal de Drogodependencias, hasta el 8% de los pacientes a los que se les ha recetado analgésicos narcóticos para el dolor crónico desarrollan una adicción. Por lo tanto, fue difícil para los pacientes obtener opioides como la codeína para reducir el dolor, dice Thomas. Esta situación comenzó a cambiar en la década de 1990. Los nuevos opioides, como la oxicodona (y las nuevas campañas publicitarias de las compañías farmacéuticas) han presentado las demandas apremiantes de los médicos que tratan el dolor y abogan por los pacientes que afirman que muchas personas con dolor crónico, y que aproximadamente 100 millones de estadounidenses sufren de esta dolencia, sufren innecesariamente.
Cada vez que James Zadina publica un nuevo trabajo o comunicado de prensa, el teléfono de su laboratorio de Nueva Orleans comienza a sonar. Los correos electrónicos desbordan la caja. Personas de todo el país reciben mensajes quejándose de dolor."Me llaman y dicen:" Tengo dolores tan terribles. ¿Cuándo aparecerá su medicamento? ”, Dice Zadina. Y respondo: "No puedo dárselo ahora, trabajo tan rápido como puedo". Eso es todo lo que puedo decir. Pero es difícil ".Durante los últimos 20 años, Zadina, investigadora de la Facultad de Medicina de la Universidad de Tulane y del Sistema de Atención de Salud para Veteranos del Sudeste de Louisiana, ha estado a la vanguardia de la batalla con el antiguo enemigo de la humanidad: el dolor físico. Recientemente, su trabajo ha encontrado una nueva urgencia. En los EE. UU., La mortalidad y el apego por opioides están alcanzando proporciones epidémicas, y Zadina está tratando de crear un nuevo tipo de medicamento para el dolor que no tenga los efectos secundarios devastadores que tienen los medicamentos recetados comúnmente como la oxicodona.Su búsqueda se complica por el hecho de que los mismos mecanismos que permiten que las drogas neutralicen efectivamente el dolor son responsables tanto de la adicción como del abuso de drogas. Al igual que su heroína primo químico cercano, los opioides pueden causar dependencia física en las personas. Los investigadores han estado intentando durante décadas "separar las propiedades adictivas de los opiáceos y los analgésicos", dijo David Thomas, administrador del Instituto Estatal de Adicción a las Drogas y uno de los fundadores del Consorcio del Instituto del Dolor del Instituto Estatal de Salud. "Van de la mano".Pero Zadina cree que ya está cerca de su separación. El invierno pasado, él y su equipo publicaron un artículo en la revista Neuropharmacology, que describía cómo aliviaban a las ratas del dolor sin los cinco efectos secundarios más comunes asociados con los opioides, incluida una mayor tolerancia, función motora deteriorada y depresión respiratoria, que La causa de la mayoría de las muertes relacionadas con los opioides. El siguiente paso es la prueba en humanos.Este es solo uno de los muchos intentos de terminar con el daño a largo plazo causado mientras se libra del dolor a las personas. Según el Instituto Estatal de Drogodependencias, hasta el 8% de los pacientes a los que se les ha recetado analgésicos narcóticos para el dolor crónico desarrollan una adicción. Por lo tanto, fue difícil para los pacientes obtener opioides como la codeína para reducir el dolor, dice Thomas. Esta situación comenzó a cambiar en la década de 1990. Los nuevos opioides, como la oxicodona (y las nuevas campañas publicitarias de las compañías farmacéuticas) han presentado las demandas apremiantes de los médicos que tratan el dolor y abogan por los pacientes que afirman que muchas personas con dolor crónico, y que aproximadamente 100 millones de estadounidenses sufren de esta dolencia, sufren innecesariamente.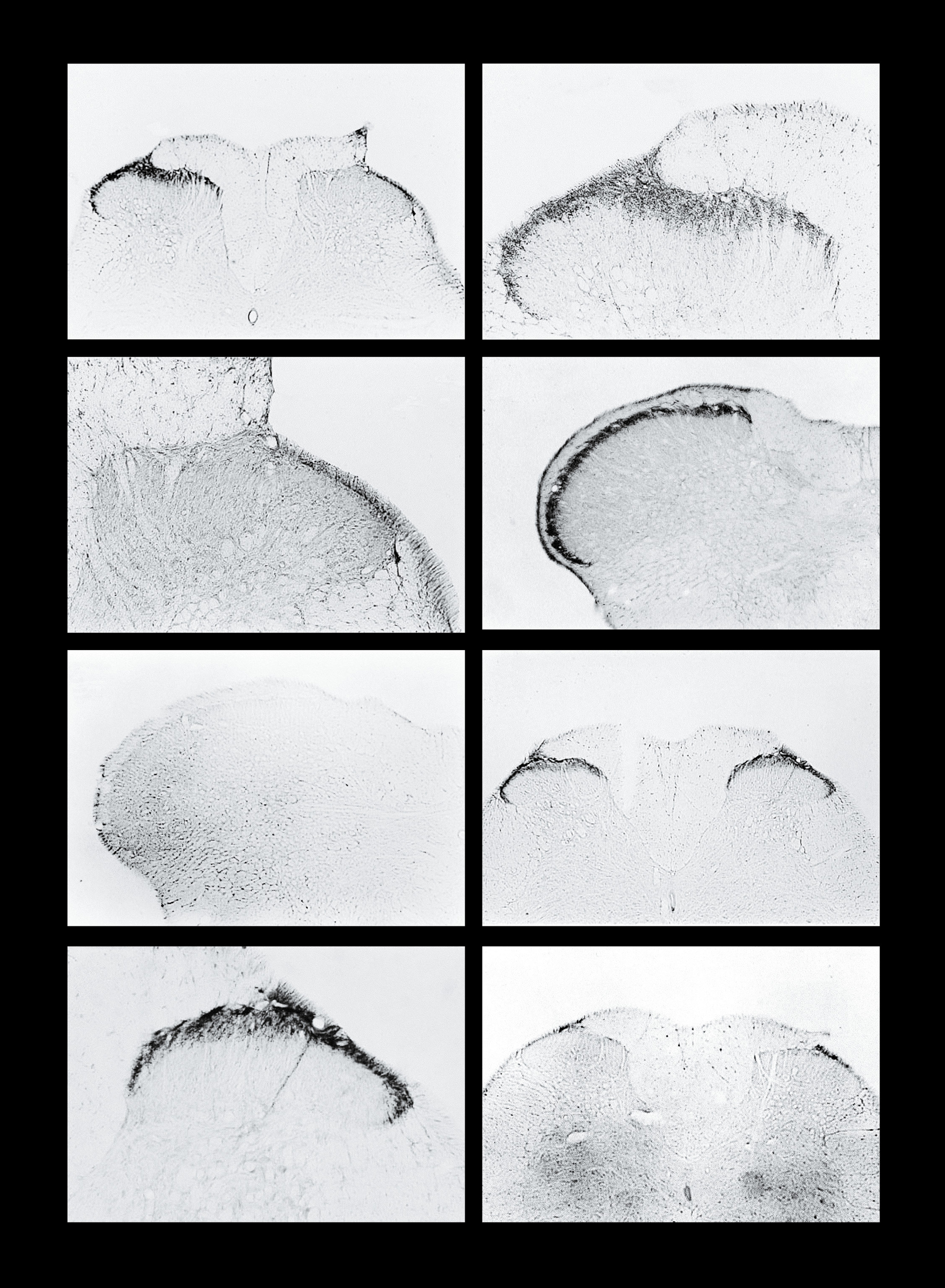 La sustancia analgésica, la endomorfina, reacciona con las células de la médula espinal de la rata,pero el péndulo se balanceó tanto que los opioides se convirtieron en la medicina predeterminada, incluso con mejores alternativas. Dan Clauw, director del Centro de Investigación de Fatiga y Dolor Crónico de la Universidad de Michigan, dice que muchos médicos les dicen a los pacientes "Me enseñaron que los opioides pueden manejar bien cualquier tipo de dolor, y si el dolor es demasiado fuerte y ya estás desesperado, yo Probaré este medicamento, a pesar del riesgo de adicción ".Las consecuencias fueron devastadoras. En 2014, el número de muertes por sobredosis de opioides superó las 18,000, alrededor de 50 personas por día, tres veces más que en 2001. Y estas estadísticas aún no incluyen pacientes que cambiaron a heroína para satisfacer sus antojos. Los funcionarios de los Centros para el Control de Enfermedades compararon este problema con la epidemia del VIH en la década de 1980.Desarrollar analgésicos de mejor calidad es difícil porque el dolor en nuestro cuerpo sigue caminos complejos. Las señales que llegan al cerebro, interpretadas como dolor, a veces surgen de problemas en la periferia o en la superficie del cuerpo, como en el caso de los cortes. En otros casos, la fuente del dolor es más profunda: proviene del daño a los nervios resultante de una herida grave o una lesión en la espalda. Los investigadores, en particular Klauw, encuentran evidencia de que muchos síndromes de dolor son causados por un tercer tipo de dolor: un mal funcionamiento en el cerebro.Pero la presencia de mecanismos tan diferentes para la aparición de dolor significa que hay varias formas diferentes de resolver el problema de los opioides. Mientras Zadina y otros científicos están tratando de eliminar las propiedades peligrosas de los opioides, otros analgésicos pueden enfocarse en mecanismos corporales fundamentalmente diferentes.
La sustancia analgésica, la endomorfina, reacciona con las células de la médula espinal de la rata,pero el péndulo se balanceó tanto que los opioides se convirtieron en la medicina predeterminada, incluso con mejores alternativas. Dan Clauw, director del Centro de Investigación de Fatiga y Dolor Crónico de la Universidad de Michigan, dice que muchos médicos les dicen a los pacientes "Me enseñaron que los opioides pueden manejar bien cualquier tipo de dolor, y si el dolor es demasiado fuerte y ya estás desesperado, yo Probaré este medicamento, a pesar del riesgo de adicción ".Las consecuencias fueron devastadoras. En 2014, el número de muertes por sobredosis de opioides superó las 18,000, alrededor de 50 personas por día, tres veces más que en 2001. Y estas estadísticas aún no incluyen pacientes que cambiaron a heroína para satisfacer sus antojos. Los funcionarios de los Centros para el Control de Enfermedades compararon este problema con la epidemia del VIH en la década de 1980.Desarrollar analgésicos de mejor calidad es difícil porque el dolor en nuestro cuerpo sigue caminos complejos. Las señales que llegan al cerebro, interpretadas como dolor, a veces surgen de problemas en la periferia o en la superficie del cuerpo, como en el caso de los cortes. En otros casos, la fuente del dolor es más profunda: proviene del daño a los nervios resultante de una herida grave o una lesión en la espalda. Los investigadores, en particular Klauw, encuentran evidencia de que muchos síndromes de dolor son causados por un tercer tipo de dolor: un mal funcionamiento en el cerebro.Pero la presencia de mecanismos tan diferentes para la aparición de dolor significa que hay varias formas diferentes de resolver el problema de los opioides. Mientras Zadina y otros científicos están tratando de eliminar las propiedades peligrosas de los opioides, otros analgésicos pueden enfocarse en mecanismos corporales fundamentalmente diferentes.Detenerla
La forma principal de lidiar con el dolor es reducir las señales enviadas por el cuerpo al cerebro.Casi todos nuestros tejidos tienen los llamados Terminaciones nerviosas "nociceptivas", pequeñas fibras que recolectan información y la transmiten al sistema nervioso central y la procesan al cerebro. Estas fibras funcionan como sensores de dolor. Algunas terminaciones nerviosas responden a la presión enviando impulsos eléctricos a la médula espinal, y luego sentimos dolor. Otros finales responden a los cambios de temperatura, creando señales de dolor si tenemos demasiado frío o demasiado calor. Después de lesionarse, las células inflamatorias llegan a este sitio y liberan una docena de productos químicos diferentes que hacen que otras células combatan los patógenos, eliminen los desechos y comiencen a construir nuevas células. Pero estas mismas células inflamatorias conducen al hecho de que las terminaciones nerviosas en el sitio de la lesión envían más señales de dolor. En caso de daños locales,por ejemplo, cuando se estiró el tobillo o se torció la rodilla, el hielo o los medicamentos antiinflamatorios como el ibuprofeno pueden ahogar las señales de dolor.Pero a veces, después de una lesión grave, la amputación, el daño del nervio diabético, las fibras nerviosas o las células de las que se originan cambian físicamente. Algunos genes pueden activarse o desactivarse en ellos. Esto cambia el número o tipo de máquinas celulares activas conocidas como canales de sodio, proteínas que sobresalen de las células y regulan su capacidad de generar impulsos eléctricos. Las células nerviosas pueden comunicarse entre sí a través de estos impulsos y la actividad repentina de canales de sodio adicionales puede hacer que el nervio emita impulsos como una ametralladora "espontáneamente, incluso en ausencia de estímulos amenazantes", explica Stephen Waxman, profesor de neurología. en Yale, administrando el Centro de Investigación de Neurología y Regeneración en el Hospital de Veteranos de Connecticut.Estos impulsos causan dolor severo a las personas. Una causa común es la quimioterapia. "A veces los dolores son tan intensos que la gente dice:" No la soporto ", dice Waxman. "Prefiero morir de cáncer que tener dolor por el tratamiento".Hay nueve tipos de canales de sodio. El medicamento para el dolor utilizado por los dentistas puede mitigar localmente todo a la vez. Pero este enfoque no funcionará en el caso general, ya que algunos de estos canales están presentes en el cerebro y el sistema nervioso central. Pero Waxman es parte de la columna vertebral de los investigadores que buscan formas de influir en un solo canal clave. Descubrió su importancia al estudiar a personas con anormalidades genéticas que impiden la formación de este canal. Este canal está ausente en su cuerpo y viven sin sentir dolor. Por el contrario, las personas nacidas con una versión hiperactiva de este canal sienten "como si su cuerpo estuviera en contacto con la lava", dice Waxman.Según los descubrimientos de Waxman, Pfizer evaluó a cinco pacientes. Además, analgésicos similares ya se están desarrollando. Teóricamente, no deberían tener efectos secundarios graves.Lo que nos lleva de vuelta a los opioides.Interruptor de giro
Nuestros nervios periféricos, que nos envían señales de dolor, van a la columna vertebral, donde se conectan a las células nerviosas que llevan mensajes al sistema nervioso central y a las neuronas en el cerebro, después de lo cual comenzamos a sentir dolor.Aquí es donde todos los opioides, desde la oxicodona hasta la heroína y la morfina, hacen su magia. Lo hacen uniéndose a los receptores mu en las articulaciones donde se unen las células nerviosas. Esto hace que el interruptor haga clic, lo que reduce la capacidad de estas celdas para emitir señales. Y cuando las fibras nerviosas en la periferia del cuerpo envían señales de dolor al cerebro, las neuronas que nos harán sentir dolor no responden.» , ",- [Lewis Nelson], - , , . « , , ».
- , « » – , , , « ». , , .
A diferencia de los opioides endógenos, los medicamentos para el dolor a menudo activan células específicas en el sistema nervioso central, conocidas como glía. Glia limpia los restos celulares en el cuerpo y ayuda a controlar la respuesta a las lesiones del sistema nervioso central. Después de la activación, producen sustancias inflamatorias que pueden hacer que el cuerpo registre más señales de dolor. Muchos investigadores creen que una mayor activación de las células gliales puede ser adictiva, por lo que los opioides pierden efectividad con el tiempo y el paciente necesita mayores dosis para lograr el efecto. Al final, estas dosis pueden provocar problemas respiratorios mortales.Todo esto podría haberse evitado si Zadina pudiera desarrollar un opioide sintético, más similar a las sustancias propias del cuerpo, las que actúan sobre los receptores mu sin afectar las células gliales. En la década de 1990, él y su equipo aislaron un compuesto neuroquímico previamente desconocido en el cerebro, una sustancia analgésica llamada endomorfina. Desde entonces, ha estado tratando de crear su versión sintética mejorada.Y una de las versiones era un medicamento probado por Zadina en ratas, que se describió en un artículo publicado el invierno pasado en la revista Neuropharmacology. Al igual que con otros compuestos desarrollados por él, esta versión demostró no ser peor, y quizás mejor, de morfina para aliviar el dolor a los animales sin causar efectos secundarios. Ahora está negociando con varios inversores y compañías de biotecnología interesadas en convertir esta sustancia en un medicamento. Cuando él y sus colegas encuentren suficiente dinero para abrir su empresa, o firmen un acuerdo con un socio con licencia, solicitarán la aprobación para realizar pruebas en humanos con anticipación. "Hasta que lo pruebes en público, no lo sabrás", dice.La medicina de Zadina, muy probablemente, activará las áreas del cerebro asociadas con la recompensa y puede provocar euforia leve, lo que puede conducir a la adicción a alguien. Pero la adicción rápida que generalmente ocurre con los opioides, y los síntomas de abstinencia que acompañan a las personas que dejan de tomar drogas, tienen más probabilidades de desaparecer. "Quiero eliminar el dilema que enfrentan los médicos y pacientes," ¿Elimino completamente el dolor con el riesgo de causar adicción, o lo elimino por completo, porque no quiero usar opioides? ", Dice Zadina. "Este es mi principal incentivo".Pero incluso si este nuevo medicamento tiene éxito, ni él ni los nuevos analgésicos que trabajan con canales de sodio podrán hacer frente a un nuevo tipo de dolor, cuya existencia no conocíamos hasta hace poco, un dolor que no responde a los opioides. Garra de Michigan ha estado estudiando este tipo de dolor durante los últimos 20 años. Basado en las imágenes del cerebro, determinó que se debía al mal funcionamiento de las neuronas, y no debido a un problema en el lugar que parece ser la fuente del dolor. Él cree que esta es la causa más común de dolor en los jóvenes que padecen enfermedades que han desconcertado a los médicos, incluida la fibromialgia.ciertos dolores de cabeza y síndrome del intestino irritable. ¿Qué deben tomar estos pacientes en lugar de sus opioides recetados con frecuencia? Muchos, según Klauw, deben tomar medicamentos que eliminen la activación incorrecta de las neuronas al mejorar los neurotransmisores. Algunas drogas desarrolladas como antidepresivos pueden lograr este efecto.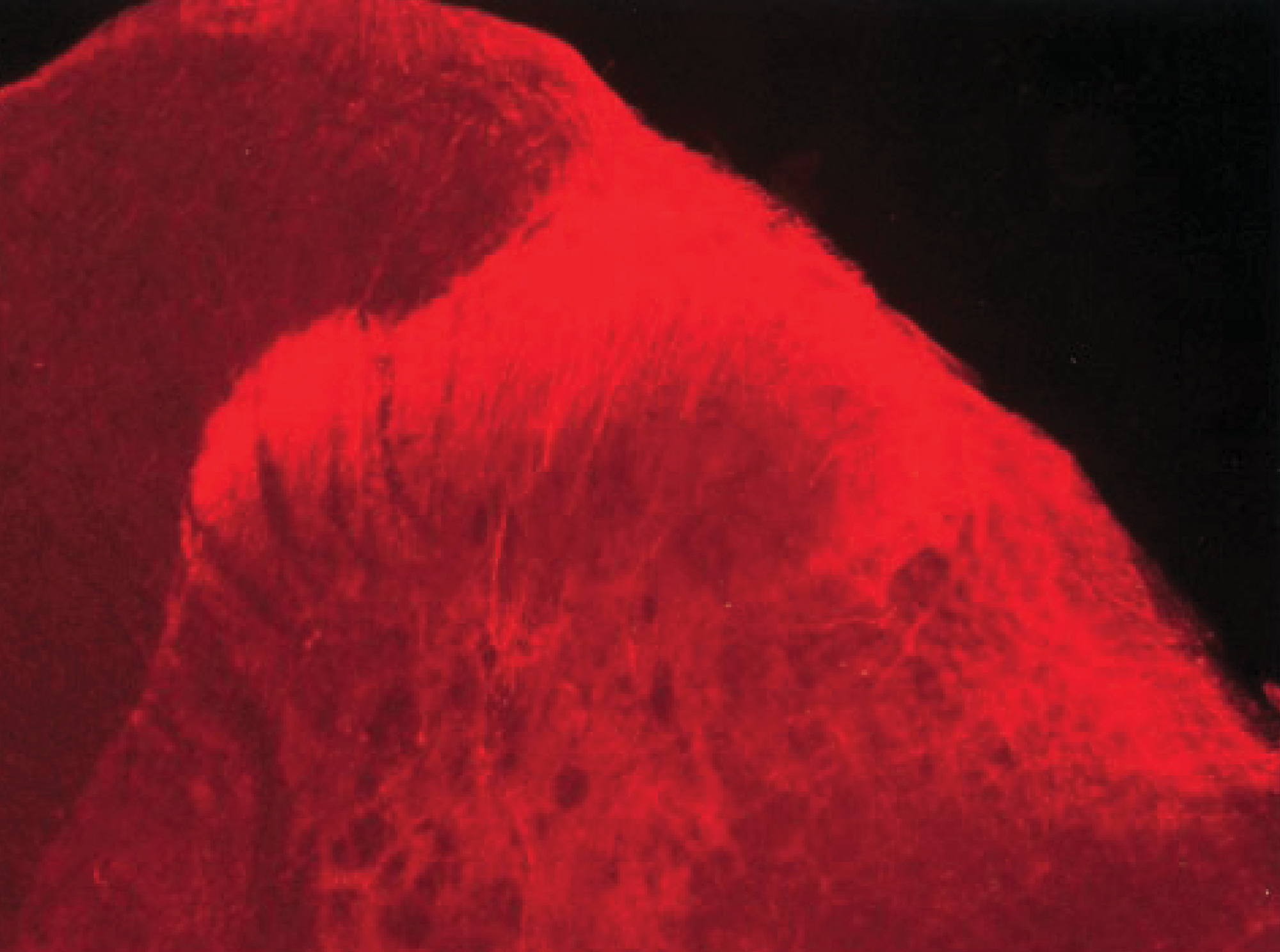 Imagen de un artículo de 1998 que demuestra la presencia de endomorfina en la forma en que se transmite el dolor al cerebro.Thomas, del Instituto Estatal de Salud, cree que la investigación de Klauw demuestra que los opioides se recetan con demasiada frecuencia en la actualidad."Si tuvo un accidente, se lesionó en la batalla, le rompieron el brazo o algo así, y realmente le duele, cortarán a los fuertes muy rápidamente", dice Thomas. "Pero ahora se usan en muchos casos diferentes donde los opioides no beneficiarán al paciente a largo plazo".
Imagen de un artículo de 1998 que demuestra la presencia de endomorfina en la forma en que se transmite el dolor al cerebro.Thomas, del Instituto Estatal de Salud, cree que la investigación de Klauw demuestra que los opioides se recetan con demasiada frecuencia en la actualidad."Si tuvo un accidente, se lesionó en la batalla, le rompieron el brazo o algo así, y realmente le duele, cortarán a los fuertes muy rápidamente", dice Thomas. "Pero ahora se usan en muchos casos diferentes donde los opioides no beneficiarán al paciente a largo plazo".