Un tumor maligno se diferencia de otros tipos de tumores y enfermedades en que sus células son similares a las células sanas del cuerpo. Por lo tanto, los científicos enfrentan una tarea difícil: distinguir entre células y destruir solo las infectadas. A lo largo de la historia, los médicos han tenido diferentes ideas sobre cómo hacer esto. Hoy, el
Atlas hablará sobre cómo se desarrolló la oncología y cómo se trata el cáncer hoy.
 Ilustraciones: Michael Kowalski
Ilustraciones: Michael KowalskiTeoría humoral hipocrática
Hasta el siglo XVIII, las enfermedades oncológicas eran difíciles de estudiar: el equipo adecuado aún no se había inventado, la iglesia prohibió la autopsia, y la peste y la viruela cobraron más vidas y atrajeron la atención. Por lo tanto, desde la antigüedad, nos han llegado pocos registros de tumores malignos, pero sin embargo lo son.

La primera mención de cáncer se encuentra en el papiro de Edwin Smith, el texto médico del antiguo Egipto, que data del siglo XVI a. C. Este
papiro se puede mirar y leer. El caso No. 45 describe tumores malignos. También señala que no existe un método de tratamiento.
Hipócrates (400 aC) fue el primero en distinguir entre tumores benignos y malignos. Él creía que el cuerpo humano contiene cuatro humores o líquidos: sangre, moco, bilis amarilla y negra, y cualquier desequilibrio conduce a la enfermedad. Se creía que la causa de los tumores malignos era la acumulación de bilis negra en cierto lugar. Hipócrates señaló que sin tratamiento, los pacientes pueden vivir más tiempo: la bilis negra ya se ha extendido por todo el cuerpo y no se puede eliminar.
Por supuesto, no hay bilis negra en el cuerpo humano, pero la idea de la propagación del tumor por todo el cuerpo era correcta. Las células malignas finalmente se separan del tumor y producen metástasis.
Los médicos y curanderos han usado la teoría humoral durante más de 1300 años. Durante este período, las autopsias fueron prohibidas por razones religiosas, lo que limitó el estudio de los tumores. Los tratamientos disponibles en la antigüedad y la Edad Media fueron cirugía, moxibustión, sangría y rituales.
Primera cirugía
La cirugía es una de las ramas más antiguas de la medicina. Sin embargo, en la época medieval, las intervenciones no siempre condujeron a los resultados deseados debido a la gran pérdida de sangre, un alto riesgo de infección después de la cirugía y la ausencia de antisépticos.
GalenEl médico romano Galen (130-200 años AD) escribió sobre el tratamiento quirúrgico del cáncer de mama en una etapa temprana, pero no consideró este método efectivo para tratar tumores grandes y "ocultos". Se adhirió a la teoría humoral y sugirió que la bilis negra no se puede eliminar por completo del cuerpo. Este enfoque salvó la vida de muchas personas: en la Edad Media, los pacientes a menudo murieron durante la cirugía o debido a complicaciones posteriores.
Cancelación de la teoría humoral.Después de levantar la prohibición de la autopsia en el siglo XVI, Andreas Vesalius compiló la primera guía anatómica del cuerpo humano, y un siglo después Matthew Bailey describió la estructura de varias patologías. La teoría humoral tuvo que ser revisada, ya que los científicos no encontraron ninguna bilis negra.

En el siglo XVII, comenzaron a desarrollarse métodos quirúrgicos para extirpar tumores. El cirujano alemán Wilhelm Fabry durante una operación para extirpar el cáncer de seno extirpó un tumor junto con ganglios linfáticos agrandados, y el cirujano holandés Adrian Helvetius realizó una mastectomía, extirpación completa del seno. Unos años más tarde, escribió sobre uno de los casos: “Desde entonces, el paciente se ha recuperado completamente. Los dolores se detuvieron por completo, las cicatrices se curaron y ella disfruta del mismo estado de salud que tenía antes del cáncer ".
En la década de 1850, el científico alemán Rudolf Virchow descubrió la división celular descontrolada en los tumores. Llamó a este fenómeno neoplasia, y su trabajo principal, Patología Celular, se convirtió en la base para comprender las causas del cáncer.
Anestesia y antisépticoEn 1846, se inventó la anestesia. Esto resolvió el problema del dolor, ya que antes las personas tenían que someterse a una cirugía mental. Y en 1867, el médico francés Joseph Lister descubrió que la pomada de ácido carbólico actúa como antiséptico y ayuda a sanar las heridas después de la cirugía.
La anestesia y el primer antiséptico han ampliado las posibilidades de la cirugía, y las operaciones comenzaron a realizarse en todas partes. Sin embargo, en algunos casos, los tumores reaparecieron. Luego, los cirujanos comenzaron a expandir el volumen de intervenciones, lo que finalmente condujo a la aparición de un método de cirugía radical.
Cirugía radicalEl cirujano William Halstead pensó que cuanto más tejido se extraiga durante la cirugía, menos probabilidades habrá de recaer. La conclusión no es del todo correcta, ya que las células malignas podrían incluso extenderse por todo el cuerpo y hacer metástasis a otros tejidos antes de la cirugía.

Solo en la década de 1970, durante los ensayos clínicos, se demostró que las operaciones menos extensas son tan efectivas como las radicales. Desafortunadamente, en este momento, la mastectomía radical ganó gran popularidad y se consideró casi el único método verdadero para tratar el cáncer de seno.
ModernidadEn la década de 1990, los cirujanos minimizaron las intervenciones en tejido humano sano. Hoy en día, las operaciones se dividen en dos tipos: abiertas y mínimamente invasivas. Para la cirugía abierta, el médico realiza una incisión grande para extirpar el tumor, los tejidos no saludables y posiblemente los ganglios linfáticos.
Para realizar una operación mínimamente invasiva, el médico realiza varias incisiones pequeñas, encuentra el tumor utilizando un tubo delgado con una cámara (laparoscopio) y extrae el tumor a través de otra incisión con instrumentos. Después de esta operación, el paciente se recupera más rápido.
Radioterapia
A fines del siglo XIX, los científicos llamaron la atención sobre la capacidad de los rayos X para matar células malignas. Entonces, nadie tenía idea de cómo la radiación destructiva afecta el tejido sano tampoco.
Tubos de rayos XLas radiografías se descubrieron en 1895, simultáneamente con el desarrollo de la cirugía radical. Un año después, un joven médico, Emil Grubbe, notó cómo se destruían la piel y las uñas de las personas que trabajaban con fuentes de radiación. Sugirió que los rayos también matan las células tumorales, y fue el primero en usar la radioterapia para tratar la oncología.
El método rápidamente ganó popularidad: en Europa y Estados Unidos se abrieron nuevas clínicas que ofrecen radioterapia. Fue eficaz en los casos en que el tumor no tuvo tiempo de extenderse a otros órganos.
La idea de usar radiación era genial, pero no tuvo en cuenta dos desventajas significativas del tubo de rayos X: un flujo de radiación no homogéneo y un poder de penetración insuficiente. La mayor parte de la dosis es absorbida por otros tejidos o dispersada. Por lo tanto, los rayos X aumentan el número de mutaciones en las células sanas, lo que conduce a la formación de nuevos tumores. Esta opción no puede considerarse un tratamiento apropiado.
RadioEn 1902, los científicos Pierre y Marie Curie descubrieron las propiedades radiactivas del radio. A primera vista, esta sustancia penetró más profundamente que los rayos X y proporcionó más oportunidades para el tratamiento. En los 10 años transcurridos desde el descubrimiento del radio, muchos médicos y científicos que no son conscientes de los peligros de la exposición han desarrollado diversas enfermedades malignas. Esto continuó hasta que aparecieron los primeros dosímetros y estándares para medir la radiación radiactiva.
Acelerador de electrones y cobalto radiactivoEn 1940, Donald Kerst ensambló un betatron, un acelerador de electrones cíclico. El dispositivo emite partículas con alta energía y capacidad de penetración, por lo que cuando se usa hay pocos rayos dispersos. En 1951, el neurocirujano sueco Lars Lexell desarrolló el Gamma Knife. Tiene varias fuentes de radiación de cobalto radiactivo y proporciona un haz uniforme de alta energía. Betatron y gamma knife se usan con éxito para tratar tumores hoy en día.

La radiación destruye el ADN de las células directa o indirectamente. En el segundo caso, el agua contenida en las células se convierte en radicales libres, partículas cargadas que dañan el ADN. La radiación no comprende qué células destruir, sanas o malignas, por lo tanto, los dispositivos requieren un ajuste cuidadoso para que el pico de dosis caiga a la profundidad deseada.
ModernidadHoy, la oncología usa rayos X, rayos gamma y partículas cargadas. Pueden ingresar al cuerpo y actuar sobre células malignas a través de un dispositivo especial o pueden provenir de material radioactivo colocado en el cuerpo del paciente al lado del tumor (braquiterapia).
También hay un tercer tipo de radioterapia: sistémica. Se inyecta a un paciente un líquido radiactivo, como el yodo, que encuentra y mata las células tumorales. Pero en este caso, es difícil tener en cuenta la cantidad exacta del isótopo que absorbe el cuerpo, y la dosis puede ser dañina.
Quimioterapia
La cirugía y la radioterapia se usaron para tratar tumores sólidos que no se desarrollan a partir de las células del sistema hematopoyético. Nadie sabía cómo tratar el linfoma y la leucemia.
Gas mostazaLa idea de usar sustancias tóxicas para tratar estas enfermedades surgió después de la Primera Guerra Mundial. En ese momento, el gas mostaza, gas mostaza, se usaba como arma química. Quemó la piel y las membranas mucosas, y también mató a los glóbulos blancos: estaban prácticamente ausentes en los heridos.
Los científicos se preguntaron si el gas mostaza puede curar el linfoma, un tumor de tejido linfático. Con esta enfermedad, los linfocitos se dividen e interrumpen incontrolablemente el funcionamiento de los ganglios linfáticos y otros órganos, por lo que la reducción de los linfocitos parece ser la decisión correcta. En 1942, después de estudios en animales, un paciente con linfoma recibió 10 dosis intravenosas de gas mostaza. La cantidad de linfocitos disminuyó rápidamente y el tumor disminuyó, pero luego comenzó a crecer nuevamente. Esto significó que la terapia funcionó, pero la dosis no fue suficiente para recuperarse por completo.
La remisión se produjo porque el gas mostaza se incluyó en el grupo de agentes alquilantes que destruyen el ADN de las células y evitan que se dividan. Pero entonces todavía no sabían nada.
 Precursor de metotrexato
Precursor de metotrexatoEn 1947, el doctor Sidney Farber demostró que un derivado del ácido fólico, la ametoterina, inhibe el desarrollo de leucemia aguda en los niños, que se caracteriza por la división incontrolada de los glóbulos blancos. Este medicamento fue el precursor del metotrexato, que todavía se usa hoy en día.
Los resultados de una biopsia de médula ósea de pacientes después de un curso de tratamiento con ametoterina fueron normales. La quimioterapia prolongó la vida de los niños hasta 6 meses, pero luego la enfermedad regresó. Farber utilizó toda su fuerza para encontrar una cura que pudiera curar por completo la leucemia. Entonces fue difícil suponer que era necesario usar varias sustancias tóxicas a la vez, y ninguna.
En 1950, Gertrude Elion desarrolló el medicamento 6-mercaptopurina (6-MP), que rápidamente recibió la aprobación para su uso en niños con leucemia. Después de él, los médicos observaron nuevamente una breve remisión.
Quimioterapia combinadaMás tarde, se realizaron ensayos clínicos aleatorios, durante los cuales quedó claro que el uso de dos medicamentos en lugar de uno prolonga la remisión y mejora el pronóstico.
En 1956, el Dr. Min Chiu Lee confirmó clínicamente que una combinación de cuatro fármacos curaba el coriocarcinoma metastásico en mujeres embarazadas. Al principio, el Instituto Nacional de Oncología consideró estas acciones como un tratamiento agresivo e innecesario de los pacientes, y el científico fue suspendido del trabajo. Solo más tarde se hizo evidente que solo aquellas mujeres que habían recibido el tratamiento completo de Lee sobrevivieron. Esta fue la primera cura completa con quimioterapia.
Quimioterapia adyuvanteEn los años 60 y 70, los científicos intentaron usar la quimioterapia como tratamiento adicional para el cáncer de seno después de la cirugía. Los cirujanos eran reacios a participar en ensayos clínicos: nadie quería lidiar con efectos secundarios adicionales en los pacientes. Pero estaban equivocados.
De hecho, cualquier tumor es una enfermedad sistémica. Las células malignas se diseminan por todo el cuerpo incluso en las primeras etapas en forma de micrometástasis. Permanecen en el cuerpo incluso después de la extirpación del tumor, por lo que los métodos de tratamiento local no son suficientes. Es necesario afectar sistemáticamente la enfermedad con la ayuda del tratamiento farmacológico. Por ejemplo, la terapia adyuvante (quimioterapia después de la cirugía) puede reducir el riesgo de recaída y muerte.
Varios estudios han demostrado el beneficio de la quimioterapia adyuvante para el tratamiento del cáncer de mama y el cáncer colorrectal. También en 1974, se demostró un efecto positivo en el caso del cáncer testicular metastásico, y se usó quimioterapia para tratar tumores sólidos.
Los medicamentos de quimioterapia se detienen y ralentizan la división celular. Durante el curso del tratamiento, esas células que se dividen rápidamente mueren. Estas no son solo células malignas, sino también sanas, lo que provoca efectos secundarios: pérdida de cabello, náuseas y susceptibilidad a infecciones.
Inmunoterapia
La inmunoterapia es un tipo relativamente nuevo de tratamiento contra el cáncer. Se basa en el uso de medicamentos que entrenan las células inmunes del paciente. Esto fue posible gracias al descubrimiento de la estructura del ADN, el estudio de las características de las células malignas y las células del sistema inmune.
Vacuna coliEn 1891, William Coley señaló que los pacientes con cáncer que tenían escarlatina o una enfermedad erisipelatosa tuvieron una remisión. Después de eso, comenzó a administrar bacterias estreptocócicas a pacientes con cáncer avanzado. El tumor disminuyó, pero los pacientes murieron por infección. Entonces Kolya calentó la vacuna e introdujo estreptococos muertos a los pacientes.
El resultado para ese momento fue impresionante: los pacientes se recuperaron y vivieron durante varios años. Sin embargo, la vacuna de Kolya no está muy extendida. Los científicos no pudieron explicar el mecanismo de cómo actúan las bacterias en el tumor, y el riesgo de infección era alto. Todos estaban mucho más interesados en la quimioterapia y la radioterapia.
En 1976, la vacuna BCG, que se usó para prevenir la tuberculosis, se usó con éxito para tratar el cáncer de vejiga. Activa el sistema inmunitario y ayuda al cuerpo a combatir este tipo de cáncer.
Anticuerpos monoclonalesEn 1975, Georges Köller y Cesar Milstein publicaron un artículo sobre un método para producir un híbrido celular de una célula tumoral y un linfocito. La tecnología de hibridoma permite detectar antígenos característicos de tumores de ciertos tejidos, obtener anticuerpos contra ellos y usarlos para el diagnóstico y tipificación de tumores. Dichos anticuerpos se denominan monoclonales: son producidos por células inmunes clónicas que provienen de la misma célula madre.
Otros tipos de anticuerpos etiquetan las células cancerosas para que sea más fácil para el sistema inmune encontrar y destruir.
A fines de la década de 1990, la FDA aprobó los primeros anticuerpos monoclonales terapéuticos, rituximab y trastuzumab. El primero es para tratar el linfoma y el segundo es para el cáncer de seno.
En 2010, Stephen Rosenberg anunció el éxito de la terapia con receptores de antígeno quimérico. Se basa en una modificación genética de las células T del paciente para el tratamiento de un tumor maligno.
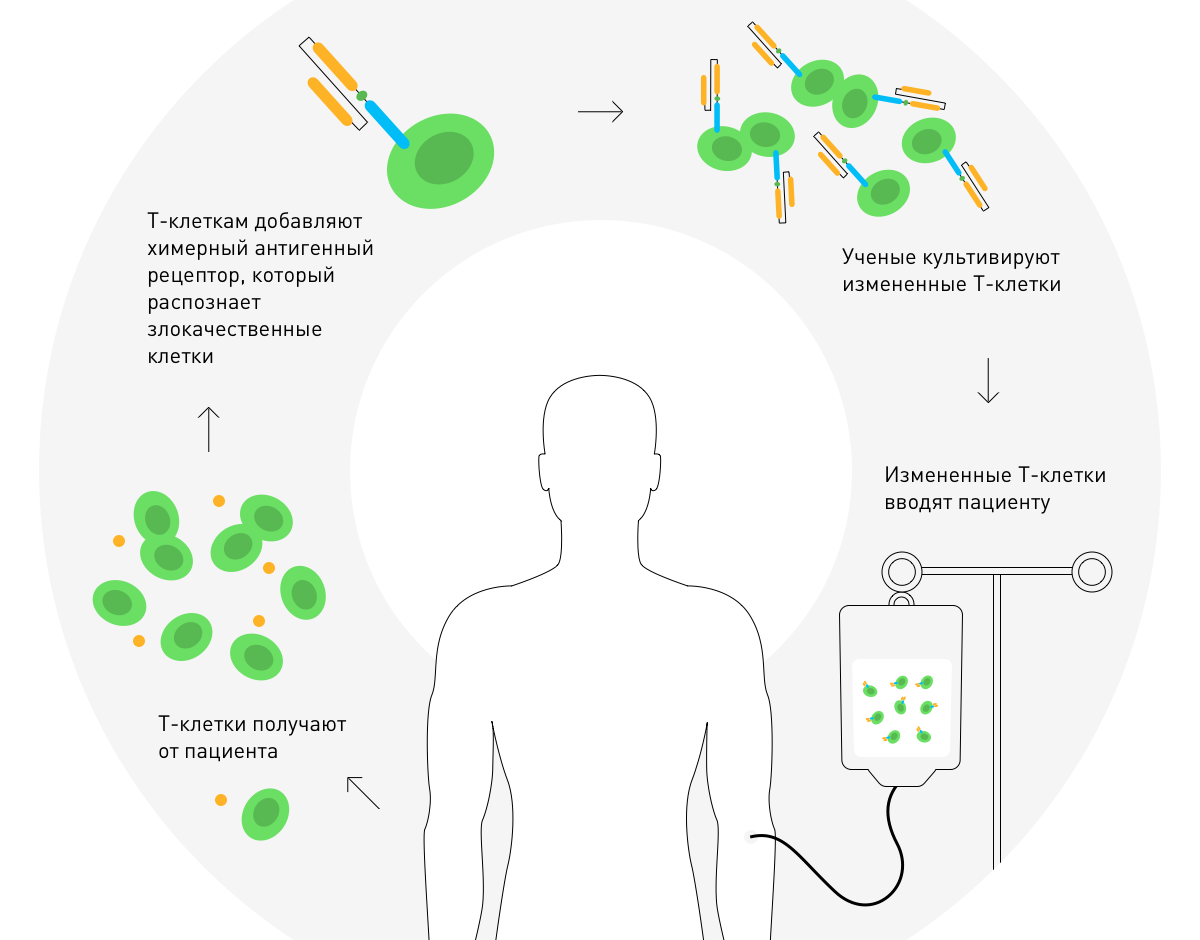 Citoquinas
CitoquinasOtro método de inmunoterapia es la introducción en el músculo o la vena de las citocinas, proteínas biológicamente activas que regulan la respuesta inmune. La interleucina-2 ayuda a las células del sistema inmunitario a dividirse más rápido, y el interferón, para luchar contra las infecciones virales y los tumores malignos.
Puntos de controlOtra área prometedora es el efecto sobre los puntos de control inmunitario, que suprimen la respuesta del sistema inmunitario. Los científicos han aprendido a bloquear los puntos de control en las células T, lo que ayuda al sistema inmunitario a reconocer y atacar las células malignas. Este método ya ha sido aprobado por la FDA para el tratamiento del cáncer.
El tratamiento óptimo puede seleccionarse mediante diagnósticos moleculares. Los científicos examinan el material quirúrgico o la biopsia del paciente para identificar mutaciones en protooncogenes y genes supresores. El conjunto de mutaciones es individual para cada tumor, por lo que el tratamiento debe ser personalizado. La próxima vez, el
Atlas hablará en detalle sobre el diagnóstico molecular.