He estado haciendo biopolímeros para el tratamiento de los ojos durante aproximadamente 5 años. Al final, les contaré un poco sobre lo que sorprende en Rusia en esta dirección.
Pero para empezar, el líquido lagrimal es algo muy interesante. El hecho es que iguala la superficie del ojo para obtener una lente lisa, funciona como un "antivirus" en la entrada del cuerpo a través del ojo y admite varias reacciones más complejas además de las inmunes.
Funciona como una barrera contra el polvo, protege el ojo de arañazos como un lubricante y mata las bacterias exógenas con sus respuestas inmunes. Cuando los párpados se mueven, el líquido se extiende sobre la superficie de la córnea y forma una película pericorneal que alinea la lente frontal del ojo. Esto es importante porque las irregularidades de 0.3 μm² en el área ya son claramente visibles y distorsionan la visión. Además, la humedad es importante para la capa de epitelio no queratinizada del ojo: gracias a esta capa, nuestros ojos pueden recibir suficiente oxígeno.
Contrariamente a la creencia popular, la glándula lagrimal hace bastante para proteger permanentemente el ojo. Este es un tipo de unidad de respaldo para el líquido necesario para lavar los ojos o para aumentar la inmunidad del ojo (por ejemplo, como resultado de un shock emocional). El principal líquido lagrimal, que humedece constantemente los ojos, proviene de las glándulas relativamente pequeñas de Krause y Wolfring.
Lagrima
Una lágrima está hecha de secreciones de glándulas y células de la membrana mucosa del ojo, pocos componentes también provienen de los vasos del ojo. Los tres componentes principales de una lágrima son lípidos, mucinas y agua.
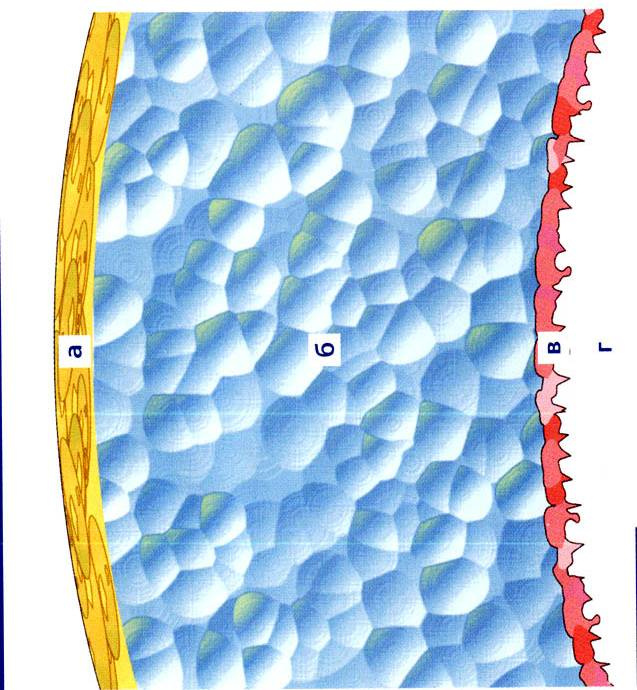 La capa amarilla A son lípidos, la capa azul B es un líquido acuoso, la capa roja C es la capa de mucina, la córnea G está más adelante. El espesor es de 6 a 10 micras.
La capa amarilla A son lípidos, la capa azul B es un líquido acuoso, la capa roja C es la capa de mucina, la córnea G está más adelante. El espesor es de 6 a 10 micras.
La capa lipídica superior es producida por las glándulas meibomianas (en los párpados), las glándulas sebáceas de Zeiss en los sacos capilares en las raíces de las pestañas, las glándulas de la polilla (ubicadas una al lado de la otra, son pequeñas glándulas sudoríparas ligeramente alteradas). La duplicación triple del sistema es necesaria debido a la gran importancia de los ojos para el cuerpo y, en consecuencia, la gran importancia de esta capa de lágrimas para que el ojo funcione.
Esta película lipídica no permite que la lágrima se evapore rápidamente, sella el ojo cuando está cerrado (para que las bacterias malignas no se arrastren dentro mientras duerme), reduce la tensión del líquido y suaviza la superficie del cristalino, además no permite que el sudor externo de la piel dañe el ojo. A veces sucede que un paciente se queja de ojos secos o inmediatamente recibe un diagnóstico objetivo de síndrome de ojo seco con producción normal o aumentada de lágrimas; este es solo el caso del daño a la producción de lípidos para esta película durante el funcionamiento normal de las otras glándulas de producción de lágrimas. Muy a menudo, esta capa se daña como resultado de la blefaritis, en la cual los conductos de las glándulas meibomianas están bloqueados en el grosor de los párpados.
¿Por qué ocurre el síndrome del ojo seco?
CVG es, de hecho, una violación de la producción de lágrimas. Y hay varias razones para que ocurra:
Sistémico : congénito, hereditario, como resultado de enfermedades hormonales, menopausia, diabetes, con menos frecuencia, con infecciones sistémicas. En esta situación, las mismas propiedades del tejido ocular cambian, lo que conduce a su degeneración. La prevalencia es del 1%, y si no tiene uno entre sus familiares, probablemente no tenga que preocuparse. Con el síndrome del ojo seco sistémico adquirido, las circunstancias son tales que, muy probablemente, lo excitarán al final en comparación con las lesiones de otros órganos.
La forma más común es la
blefaroconjuntival. Estas son enfermedades de los párpados y la membrana mucosa del ojo. La inflamación desequilibra la composición de la lágrima, y luego el ojo pierde protección y todo se vuelve mucho más divertido. Para el médico, no para el paciente. Causas: infecciones, cierre incompleto de los párpados, alergias y otros factores similares. Prevalencia del 58%.
Otro 34% por ciento es una forma
exógena (también acompañada de blefaritis). Motivos: pulsos de EMR (los señalistas sufren), aire seco, humo, smog, humo de cigarrillo: la lágrima comienza a evaporarse más rápido. Si reduce los movimientos parpadeantes de los ojos, la lágrima también comienza a evaporarse rápidamente. Cuando hablamos del síndrome del ojo seco en producción o como resultado de trabajar en una computadora, esto es lo más frecuente. Otra forma exógena es causada por medicamentos como anticonceptivos hormonales, antipsicóticos, inyecciones de toxina botulínica, lentes de contacto, radiación ionizante, deficiencia de vitamina A.
Los casos restantes son una forma
corneal causada por una córnea demasiado desigual. Por ejemplo, después de una lesión, cirugía (especialmente corrección con láser, queratectomía, facoemulsificación de cataratas), procesos distróficos o lesiones toxicológicas graves.
También hay formas combinadas cuando no hay un "desencadenante" obvio, pero hay un montón de razones diferentes que se han acumulado según sea necesario.
Diagnósticos
El método más simple para diagnosticar el correcto funcionamiento del fluido lagrimal es la prueba de Schirmer. Se insertan picos especiales en los ojos en trozos de papel y luego esperan hasta que empiece a llorar. Se corta un cierto tiempo, luego se comprueba hasta qué punto se mojaron los papeles. Necesitas marcar 15 milímetros en 5 minutos. Para llevar a cabo estos mismos picos y pedazos de papel, generalmente cada oftalmólogo los tiene.
El matiz es que los pacientes pueden llorar no solo por irritación en los ojos, sino también por dolor. Entonces habrá más lágrimas. Por lo tanto, los oftalmólogos más avanzados aplican la prueba de Jones. Todo es igual, solo que al principio serás anestesiado.
Un método disponible solo en grandes centros de diagnóstico y laboratorios es la prueba de Norn. Muestra el tiempo de ruptura de la película lagrimal. La lágrima se tiñe con soluciones especiales, después de lo cual se mira a través del microscopio sin parpadear hasta que aparece la primera ruptura (visible como un área sin pintar). La norma es de 10 segundos. Las pruebas de Schirmer y Jones miden el componente del agua, la prueba de Norn mide los lípidos y la mucina.
Existen métodos de laboratorio más sofisticados, pero no son tan rápidos. Si te fueron asignados, esto generalmente ya significa tu inmersión profunda forzada en el tema, así que omítelo por ahora. Si no tienes suerte, entenderás la situación.
¿Qué pasa si la lágrima no se genera correctamente?
El problema es muy común. Se prescriben diversos tratamientos, lo que reduce la eliminación de la causa de la violación (esta puede ser una cirugía rara si hubo una lesión; efectos hormonales, etc.), pero casi siempre estamos hablando de dos cosas básicas:
- El nombramiento de la terapia de reemplazo de lágrimas (para que el ojo no sufra más como pérdida de protección como resultado de la enfermedad).
- Mejoras en el trofismo, prevención o tratamiento de procesos inflamatorios concomitantes.
Desafortunadamente, el segundo generalmente se olvida, o simplemente no se prescribe, ya que la blefaritis puede no ser al comienzo. Pero es muy probable que ocurra más tarde.
Pero comencemos con una lágrima. Por supuesto, hace un par de siglos, las soluciones salinas funcionaron bien, luego, alrededor de los años 80, los polímeros naturales, las soluciones en suero de plasma seco o la sangre de un paciente, se generalizaron. Como no todos los pacientes estaban ansiosos por convertirse en un donante honorario (incluso para sí mismo), se requería una síntesis de polímeros artificiales. Se inyectaron en el ojo con mucha frecuencia, lo que causó muchos inconvenientes a los pacientes. Luego hubo drogas de acción prolongada:

La elección depende de la condición específica del paciente. A veces se recetan dos medicamentos para la acción conjunta.
Además, durante el tratamiento, se usan lentes protectores de hidrogel, que deben usarse constantemente, y los medicamentos deben administrarse simultáneamente. Se cree que protegen el ojo el tiempo suficiente para que las drogas comiencen a funcionar normalmente.
También es posible aumentar la producción de lágrimas debido a la exposición a las glándulas o disminuir la viscosidad de las lágrimas debido a la exposición a la capa de mucina (es limitado; si hay problemas solo con la mucina, no es aplicable, además hay efectos secundarios bastante desagradables, pero a veces el método es adecuado).
Entonces, de hecho, cirugía. Para este propósito, usan un recubrimiento con una membrana amniótica preservada (solo para pacientes con una forma corneal del síndrome) o una autoconjuntiva (según Kunt) o hacen un trasplante corneal. Es mejor no actualizar esta historia: riesgos extremadamente altos y un costo de operaciones casi cósmico. Si lo trae, intente ir a Alemania para una operación. También puede colocar tapones de colágeno durante 5-7 días, evitando el flujo de lágrimas desde los ojos hacia la cavidad nasal. Se disuelven gradualmente, pero dan una semana para que el ojo funcione normalmente.
La primera parte del tratamiento es en forma protectora. Además, a menudo se usa el tratamiento etiotrópico, es decir, ayuda a eliminar las causas de la enfermedad. Estos son agentes restauradores, antibióticos, desensibilización, terapia eferente y terapia reparadora.
Terapia reparadora: restaura la integridad de la córnea, la membrana mucosa y mejora el metabolismo. Aquí están las drogas principales:

Puede usar el autoserum de sangre (un medicamento de la sangre del paciente).
Con la forma blepharoconjunctival de CVH y en situaciones donde la blefaritis es más que posible durante el desarrollo de la enfermedad (es decir, en la gran mayoría de los casos), se recetan compresas calientes, masaje de párpados y productos de higiene. Fue aquí donde nuestro laboratorio se convirtió en uno de los fenómenos únicos del mundo. Desarrollamos geles Blefarogel y Blefarogel-2 (sí, en los años 90 estábamos más comprometidos con la ciencia que con el marketing). Blefarogel se aplica a los párpados y actúa así: a base de ácido hialurónico, que limpia lentamente los conductos excretores de las glándulas sebáceas, meibomianas y sudoríparas de los párpados. Aquí, por cierto, hay confusión: por alguna razón, las mujeres en los foros de cosmetología, al ver un biopolímero familiar, deciden que elimina las arrugas. No, blepharogel es para otro. Pero sí, el hidrobalance de la piel de los párpados todavía se está normalizando, su elasticidad está aumentando. Luego, el extracto de aloe funciona: es un antiséptico y ayuda al trofeo. Como resultado, se elimina la hinchazón, la hiperemia. Y Blefarogel 2 es más serio. También se incluyen las preparaciones de azufre que matan acertadamente los parásitos, en particular las garrapatas Demodex, se asocian una gran cantidad de blefaritis.
Como resultado, con la cita paralela de masaje o fonoforesis (magnetophoresis, electroforesis), SSH se cura con éxito, ya que el intercambio de líquidos y el trabajo de las glándulas se normalizan. La causa de la enfermedad es tratada. Además, ambas herramientas se pueden utilizar para prevenir SSH, así como simplemente para mejorar el trofismo, especialmente si una persona no se encuentra en condiciones de trabajo cómodas.
Históricamente, a finales de los 90, mi empresa trabajó en biopolímeros para cosméticos en el laboratorio del instituto. Nos visitaron médicos que necesitaban nuestros productos: durante una serie de pruebas, usaron nuestros geles en ácido hialurónico para el tratamiento, y las primeras pruebas mostraron el resultado. Los desarrolladores médicos nos mostraron a qué acudir, y los desarrolladores de polímeros hicieron las herramientas necesarias. Antes del comienzo de nuestro trabajo, por ejemplo, en Blefarogel, 2 pacientes con demodicosis fueron transferidos de la óptica al departamento de alta presión y viceversa. Durante 3-4 años, probamos los primeros productos y los certificamos como higiénicos. Luego se necesitaron una serie de estudios y documentos para un dispositivo médico. Inicialmente, tuvimos mucha suerte de que desde los primeros experimentos trabajamos exclusivamente con ácido hialurónico puro (sobre la importancia de esto y los métodos de síntesis un poco más tarde).
Un poco más adelante contaré con más detalle directamente sobre el proceso de desarrollo de agentes biopolímeros, si está interesado. Mientras tanto, aquí puede ver nuestra
producción de geles de ultrasonido y preparaciones cosméticas , que se basan en los mismos desarrollos de polímeros. Bueno, aquí hay más
detalles sobre SSG .