Le thème de la mort est désagréable et effrayant. Mais ce sera toujours pertinent. Nous à la clinique de
médecine 24/7 travaillons avec la mort tous les jours. Nous sommes une institution médicale rare en Russie de médecine palliative. De plus, pour les patients présentant les derniers stades du cancer et d'autres diagnostics mortels, nous offrons non seulement des services de soins palliatifs, mais nous nous battons activement pour prolonger leur vie sans douleur ni symptômes douloureux.
À la clinique, pourrait-on dire, il n'y a pas de personnes au hasard - ni parmi les médecins, ni parmi le personnel. Les deux tiers des employés ont été confrontés à l'oncologie - ils ont soigné des proches, certains ont été traités seuls. Pourquoi est-ce important? À bien des égards, une personne ayant un diagnostic oncologique n'est pas comme une personne atteinte d'une autre maladie. Il a des réactions différentes à ce qui se passe, une vision différente de la vie, de la médecine et de ses propres perspectives. Vous devez communiquer avec lui d'une manière complètement différente. Ceux qui ont vécu cela savent comment le faire.
Malheureusement, la médecine palliative efficace et moderne coûte encore très cher. En Russie, il est à la disposition de ceux qui sont prêts à dépenser des centaines de milliers, voire des millions de roubles pour combattre la maladie jusqu'au bout et mourir humainement. Un tel système ne peut être modifié qu'au niveau de l'État. Nous ne pouvons pas faire cela, alors nous faisons ce que nous pouvons.
Et nous pouvons pour cet argent pas moins que les cliniques d'Israël ou d'Allemagne - nous avons les mêmes technologies, techniques, médicaments et excellents spécialistes. Et en même temps, il est toujours 30 à 50% moins cher d'être traité ici qu'à l'étranger. Prêt à illustrer avec des exemples de leur pratique quotidienne.
Notre conscience est calme et pour le fait que nous ne convaincons pas le patient de faire un choix en notre faveur, s'il a la possibilité d'obtenir un service similaire, par exemple, par des quotas dans la région ou pour moins d'argent de nos collègues.
Mais nous devons tenir compte du fait que la médecine d'État n'est longtemps «gratuite» qu'avec de grandes réserves. Le même IRM / CT pour un quota dans le centre d'oncologie budgétaire devra être payé, sinon 2 mois, pour attendre sa file d'attente gratuite. Et les patients cancéreux n'ont jamais eu ce temps.
Oui, notre spécialisation est extrêmement complexe et ingrate - mais nous voyons la nécessité de parler du fait que la médecine russe n'est pas impuissante même dans des cas désespérés. Et, même si cela semble inattendu, nous entendons tout le temps des mots de gratitude. Des patients qui ont reçu dans notre clinique quelques mois de vie supplémentaires et de leurs proches.
Par conséquent, nous voulons mener un programme éducatif et clarifier cette question terriblement importante: est-il nécessaire de mourir - cela fait-il mal?
Comment l'humanité a survécu aux soins palliatifs
Pendant la majeure partie de son histoire, Homo sapiens a vécu en moyenne 30 ans jusqu'à ce qu'il soit dépassé par les lions des cavernes, les troupes ennemies ou la peste. Mais au fil du temps, les gens ont appris à se laver les mains avant de manger et d'accoucher, ont proposé l'ONU et l'OMS, ont commencé un programme de vaccination - et la durée moyenne de la vie humaine a
doublé.La médecine donne de plus en plus de raisons de compter sur la longévité. Il y a 90 ans, nous n'avions pas d'antibiotiques (Fleming n'a découvert la pénicilline qu'en 1928). Maintenant, nous apprenons à traiter les maladies mortelles avec l'édition du génome.
 Leyla Richards, la première personne à être traitée pour une leucémie lymphoblastique (un cancer hématopoïétique) à l'aide de cellules T donneuses avec un génome altéré.
Leyla Richards, la première personne à être traitée pour une leucémie lymphoblastique (un cancer hématopoïétique) à l'aide de cellules T donneuses avec un génome altéré.La vie éternelle est encore très loin, mais au cours des cent dernières années, la liste des causes de décès
a beaucoup changé.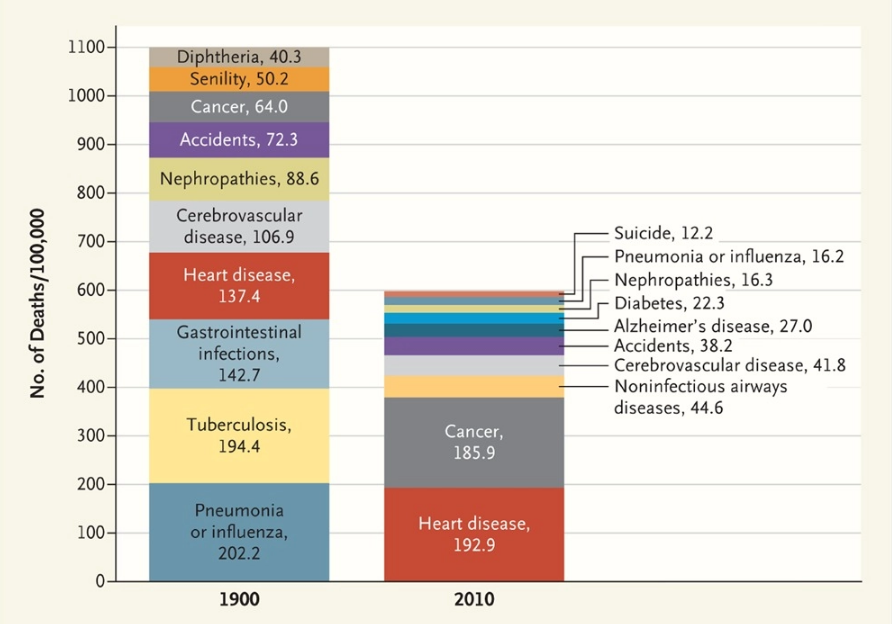 Répartition des causes de décès: en 1900 pneumonie, tuberculose, infections gastro-intestinales en tête, en 2010 - maladies cardiovasculaires et cancer
Répartition des causes de décès: en 1900 pneumonie, tuberculose, infections gastro-intestinales en tête, en 2010 - maladies cardiovasculaires et cancerLes gens meurent désormais non plus de septicémie (empoisonnement du sang) ou de consommation, mais de crises cardiaques, d'accidents vasculaires cérébraux, de diabète et de cancer. Le cancer provoque
une mort sur six dans le monde. De plus, ils ne meurent pas instantanément de lui. En outre, la civilisation a donné des chances de vie aux personnes atteintes de maladies chroniques, de diagnostics neurologiques graves et du sida. À cet égard, la médecine a rencontré de nouveaux problèmes.
Il y a
40 millions de personnes dans le monde qui souffrent de douleur, de restrictions motrices et d'autres symptômes graves et ne peuvent pas être guéries. Mais il est toujours possible d'aider de telles personnes. C'est
ce que fait la
médecine palliative.Qu'est-ce que la médecine palliative et qui en a besoin
Palliative (du P. palliatif du Lat. Pallium - couvre-lit, manteau) est une solution non radicale, demi-mesure, utilisée lorsque les solutions radicalaires sont tout simplement impossibles.
La médecine palliative, respectivement, est une section spéciale de la médecine, partie intégrante du concept de «soins palliatifs». Sa tâche ne comprend pas de guérison complète, car elle est impossible. Son objectif est d'améliorer la qualité de vie des patients atteints d'une maladie mortelle, en utilisant les réalisations de la science moderne. La médecine palliative peut prolonger la vie, réduire la douleur et les symptômes douloureux.
La médecine palliative fonctionne avec les
maladies suivantes:- Maladies cardiovasculaires (par exemple, patients souffrant d'insuffisance cardiaque chronique en phase terminale) - 38,5%
- Maladies oncologiques - 34%
- Maladies respiratoires chroniques (par exemple, MPOC - maladie pulmonaire obstructive chronique) - 10,3%
- SIDA - 5,7%
- Diabète - 4,6%
De plus, les personnes atteintes d'insuffisance rénale et hépatique, de polyarthrite rhumatoïde, de démence et de diagnostics neurologiques sévères tels que la sclérose latérale amyotrophique (qui a eu Stephen Hawking) ou la sclérose en plaques ont besoin de soins palliatifs.
Cependant, le plus souvent l'expression «médecine palliative» est néanmoins utilisée dans le cadre du traitement du cancer de stade III-IV.
L'histoire des soins palliatifs a commencé au VIe siècle, lorsque les premiers refuges pour pèlerins - «hospice» - ont été créés en Europe. Tout au long du Moyen Âge, les hospices, les hospices, les maisons de retraite étaient organisés uniquement par les forces ecclésiastiques. Médecins - ont traité ceux qui pouvaient être sauvés. La médecine ne traite pas systématiquement de la mort.
 Gravure du XIIIe siècle - l'accueil des voyageurs et les soins aux patients.
Gravure du XIIIe siècle - l'accueil des voyageurs et les soins aux patients.Le problème est qu'aujourd'hui, beaucoup de gens n'ont même pas entendu parler de la médecine palliative, ou ne savent pas que c'est, en principe, en Russie. Et en conséquence, leurs idées sur le processus de la mort et les dernières étapes de leur vie sont encore quelque peu médiévales.
Mais la mise en place de la médecine palliative n'est pas synonyme d'hospice.Les gens entrent généralement dans l'hospice au cours des 3 à 6 derniers mois de leur vie et n'en sortent plus. La tâche de la médecine palliative est tout le contraire: «détacher» le patient du lit d'hôpital, rendre sa vie aussi active que possible jusqu'à la mort, et même retarder la fin.
La tâche n'est pas anodine - les symptômes des maladies incurables sont généralement graves, affectant plusieurs systèmes corporels à la fois. Pour les combattre, ils utilisent à la fois des traitements chirurgicaux et pharmacologiques, de la psychologie, de la transfusiologie, des équipements médicaux modernes et des techniques expérimentales. Oui, tout l'arsenal de la médecine moderne est utilisé là où il n'y a aucun espoir de guérison. Afin de donner à une personne en phase terminale la possibilité d'achever les choses et de terminer dignement une vie.
En d'autres termes, l'ancienne version de la médecine palliative comme le seul moyen de soulager la douleur mortelle est remplacée par le concept de prolonger la vie active, malgré la présence d'une maladie mortelle. De plus, de plus en plus de temps est consacré à travailler non seulement avec le patient lui-même, mais aussi avec ses proches.
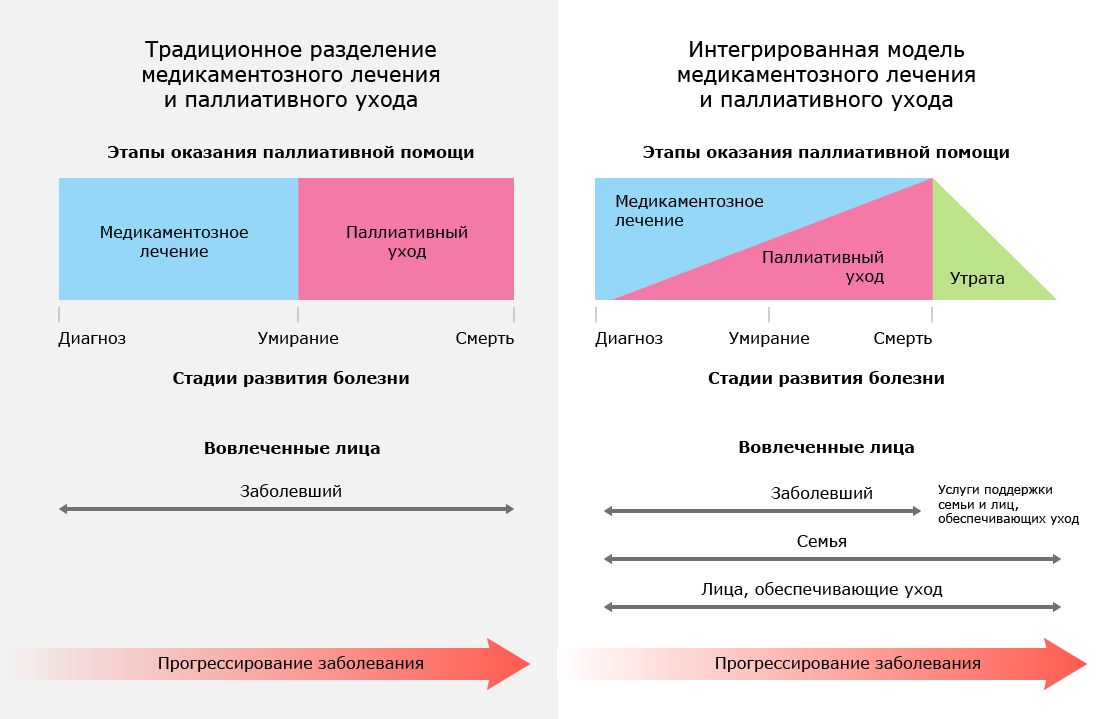 Un schéma d'intégration de la médecine palliative dans les normes de soins de fin de vie.
Un schéma d'intégration de la médecine palliative dans les normes de soins de fin de vie.Comment prolonger et faciliter la vie des malades en phase terminale aujourd'hui
Une douleur modérée à aiguë est ressentie aux stades terminaux de la maladie par 67 à 80% des patients en soins palliatifs.
En plus du fait que la douleur tourmente évidemment - elle réduit la criticité de la pensée, le patient tombe dans un état dépressif et refuse un traitement prometteur. Par conséquent, le soulagement (l'élimination) de la douleur est la tâche la plus courante en médecine palliative.
Dans notre pratique, nous utilisons ce que l'on appelle "l'échelle d'anesthésie" de l'OMS: un schéma thérapeutique qui vous permet de passer progressivement des analgésiques non narcotiques aux opiacés faibles et forts. Nos médecins sont capables de travailler avec des schémas d'anesthésie multimodale, afin de ne pas passer à l'avance aux analgésiques narcotiques.
De ce fait, l'analgésie pharmacologique donne un résultat satisfaisant dans 90% des cas de notre pratique. De plus, nous avons des moyens d'aider même les patients qui tombent dans les 10% malheureux - plus à ce sujet ci-dessous.
Cependant, il est incorrect de réduire les soins palliatifs uniquement au soulagement de la douleur ou de considérer que les patients complètement incurables (incurables) n'ont pas besoin de traitement. Les options de traitement sont diverses et peuvent améliorer considérablement la qualité de vie du patient et augmenter sa durée.
Dans notre clinique, nous avons collecté une douzaine de technologies modernes pour travailler avec cela.
Tests génétiques moléculairesChamp d'application: oncologie.Le matériel génétique d'une tumeur chez un patient particulier est examiné à l'aide de méthodes de séquençage à haut débit (technique de détermination de la structure de l'ADN). Cela fournit des informations importantes.
Premièrement, des médicaments potentiellement efficaces sont déterminés. Il arrive que le traitement selon les protocoles standard ait cessé de fonctionner et que la maladie ait recommencé à progresser. Dans de tels cas, les résultats des tests génétiques indiquent souvent un médicament qui n'est pas inclus dans la «norme de référence» du traitement pour ce type de cancer, mais qui peut aider.
En outre, sur la base des résultats des tests, des conclusions peuvent être tirées sur la résistance potentielle d'une tumeur particulière au traitement, et des rechutes et des maladies associées peuvent être prédites.
Chémoembolisation des tumeurs.
Champ d'application: oncologie.Il s'agit d'une méthode de chimiothérapie locale réalisée par chirurgie endovasculaire. L'opération est réalisée par une petite piqûre dans la peau du patient: des outils de cathéter, des tubes fins spéciaux sont introduits dans les vaisseaux, et ils sont amenés à travers les vaisseaux jusqu'à la zone cible. Le chirurgien surveille le processus à l'aide d'un appareil à rayons X. Les microparticules sphériques du médicament agissent de deux manières:
- Comme les emboles (en fait, les bouchons) - elles bloquent les vaisseaux qui alimentent le néoplasme malin. Le flux sanguin dans le tissu tumoral s'arrête.
- Dans le même temps, le médicament chimiothérapeutique cytostatique (tuant les cellules cancéreuses) accumulé par les microsphères est libéré directement dans le tissu tumoral, ce qui rend son effet plus ciblé et réduit l'effet toxique de la chimiothérapie sur les tissus sains environnants.
La chimiothérapie palliative vise à réduire la masse tumorale ou le retard de croissance de la tumeur.
Ablation par radiofréquence de métastases sous contrôle CT (RFA).
Champ d'application: oncologie.Dans le cancer, il y a des moments où la douleur ne s'arrête pas, même les opiacés forts. Mais les médecins sont souvent en mesure d'aider ces patients malades.
La RFA est une opération mini-invasive (non traumatique) qui détruit le néoplasme par l'action de la température élevée. Il soulage une personne du syndrome de douleur médicamenteuse non cessible et des os fragiles pathologiques causés par des métastases. Cette opération se fait également sans incisions, par ponction, mais est «visée» et le processus est contrôlé par un appareil de tomodensitométrie multispirale (MSCT).
La technique RFA elle-même est également utilisée dans le traitement des arythmies ou, par exemple, des varices, mais pour faciliter la vie des patients atteints de cancer palliatif, elle n'est malheureusement pas utilisée si souvent. En savoir plus dans la vidéo.
Après s'être débarrassé de la douleur à l'aide de RFA, les patients se sentent mieux non seulement physiquement, mais aussi psychologiquement - ils commencent à envisager le traitement ultérieur avec optimisme.Implantation de systèmes d'orifices de perfusion veineuse.Champ d'application: oncologie, traitement du SIDA, antibiothérapie systémique, etc.La chimiothérapie systémique dans le traitement du cancer implique l'introduction d'un médicament ou d'une combinaison de médicaments avec une certaine fréquence pendant une longue période (6-12 mois). Les médicaments chimiothérapeutiques endommagent non seulement les cellules tumorales, mais également les tissus sains, y compris les veines. Afin d'exclure les complications (phlébite - inflammation des veines) des injections régulières, les systèmes d'orifices de perfusion sont conçus pour administrer des médicaments au corps.
En plus de la chimiothérapie, des antibiotiques et d'autres médicaments peuvent être administrés par le port, du sang veineux peut être prélevé pour analyse, des composants sanguins peuvent être transfusés et une nutrition parentérale peut être fournie (c'est-à-dire que la nutrition n'est pas par la bouche, mais par des mélanges intraveineux). En tant que tels, ils facilitent la vie des patients atteints du VIH ou de maladies pulmonaires et gastro-intestinales chroniques.
Le port est placé sous la peau dans le tiers supérieur de la poitrine et son cathéter est inséré dans la veine jugulaire. Durée de vie - jusqu'à un an.
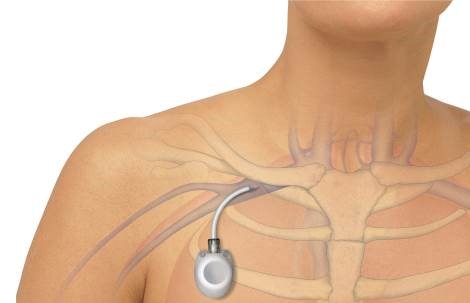 Le schéma d'installation du système de port de perfusion.
Le schéma d'installation du système de port de perfusion.
Installation de stents (expandeurs).
Champ d'application: oncologie, cardiologie.Nécessaire pour rétrécir les vaisseaux sanguins, les canaux, les intestins ou l'œsophage en raison de l'athérosclérose ou de l'exposition à une tumeur / métastase. Les patients retrouvent la capacité de manger normalement, vont aux toilettes et mènent une vie familière, le risque de crise cardiaque, d'accident vasculaire cérébral (avec stent vasculaire) est réduit.
Utilisation d'équipements pour la transfusion.Champ d'application: oncologie, insuffisance rénale et hépatique chronique, traitement de toutes les maladies associées à l'utilisation de produits pharmaceutiques hautement toxiques.
La transfusiologie est une branche de la médecine qui étudie les problèmes de mélange (transfusion) et l'interaction des fluides biologiques et de leurs substituts. Dans le cadre des soins palliatifs, elle participe à l'élimination des produits toxiques de décomposition tumorale ou des produits pharmaceutiques. En particulier, effectuer:
- Plasmaphérèse continue et en cascade - filtration et purification du plasma sanguin à partir d'un agent toxique.
- Hémodialyse - lorsque les reins du patient ne peuvent pas faire face au travail, un «rein artificiel» est connecté.
- Thérapie MARS. Si nécessaire, le patient sera connecté au MARS (Molecular Adsorbent Recirculating System), qui remplacera temporairement le foie de la personne.
De plus, la thérapie symptomatique dans le cadre des soins palliatifs peut traiter les complications de maladies incurables telles que la dyspepsie (perturbation du tube digestif), la polysérosite (inflammation simultanée des membranes des cavités internes, par exemple, la plèvre et le péritoine), les ascites (accumulation de liquide libre dans la cavité abdominale), l'intoxication nausées et vomissements. Un traitement de renforcement général à plusieurs composants est effectué pour soutenir le fonctionnement des organes vitaux.
Au total, les patients avec un diagnostic fatal, s'ils ont accès à une médecine palliative de haute qualité, les font se sentir mieux grâce à elle, la possibilité d'une vie active, la communication avec la famille et les amis, la capacité de travail limitée leur revient.
Malheureusement, ce domaine de la médecine en Russie a commencé à se développer assez récemment et n'est pas encore très bien organisé. En regardant la situation de l'intérieur, nous pensons que cela est dû dans une certaine mesure au «scrupuleux» particulier du sujet, au fait qu'ils n'en parlent pas.
Mais il y a plus de problèmes avec le fait qu'il n'est pas toujours habituel pour les médecins russes de mettre à jour le patient en profondeur, de communiquer beaucoup avec lui. Et souvent, les gens ne comprennent même pas complètement ce qui leur arrive, comment la maladie évolue.
Nous pensons que le médecin doit donner au patient toutes les informations. Avec nos patients, nous travaillons ensemble sur toutes les données sur le diagnostic et les schémas thérapeutiques possibles, créant littéralement une nouvelle vie pour une personne pour le reste du terme - en tenant compte de la maladie. Nous nous efforçons pour le patient et le médecin de devenir une équipe de travail efficace. Et nous voyons que cette approche donne de bons résultats.
Par conséquent, chez
Medicine 24/7 , nous voulons que le plus grand nombre de personnes possible le sache: même dans les cas les plus graves, les médecins sont en mesure d'aider et de faciliter la vie d'une personne, et éventuellement de la prolonger.
Par exemple, un patient a récemment accepté de faire des tests de génétique moléculaire. Cela a aidé à sélectionner un médicament qui, dans les protocoles de traitement standard, n'est pas lié à son type de tumeur - mais dans ce cas, cela a fonctionné. Sans un tel rendez-vous, il lui resterait 2 semaines et il vivait 4 mois. Ne pensez pas que ce soit "petit" - croyez-moi, car une personne en phase terminale a chaque jour une grande signification et une grande signification.
Il arrive que des personnes atteintes d'un cancer de stade IV viennent chez nous - dans un autre établissement médical, elles ont reçu un avis et renvoyées chez elles pour mourir. Et nous procédons à un examen approfondi et constatons que le diagnostic a été fait de manière incorrecte, en fait, le stade est seulement II, et il y a un bon potentiel de traitement. De tels cas ne sont pas rares.
Il est important de ne pas céder au désespoir et de se battre jusqu'au bout.