 c
c ) Thérapie phagique
91 ans se sont écoulés depuis la découverte de la pénicilline, le premier médicament à révolutionner l'efficacité du traitement des maladies bactériennes.
Pendant près d'un siècle d'existence de médicaments antibactériens, de nombreuses maladies ont presque été oubliées. Ainsi, depuis 1947, on pense que Yersinia pestis, la bactérie de la peste, coupable de la mort de 150 millions de personnes, a été vaincue. Et les principaux moyens de la première étape du traitement étaient les antibiotiques.
Cependant, en raison de la probabilité accrue de retour des oubliés et de l'émergence de nouvelles maladies infectieuses, l'Organisation mondiale de la santé a tiré la sonnette d'alarme au cours de la dernière décennie. Les causes de la catastrophe étaient la négligence, la stupidité et l'évolution. Bientôt, même une coupure normale du doigt peut entraîner la mort. Mais de nouvelles méthodes de lutte arrivent.
Premiers problèmes
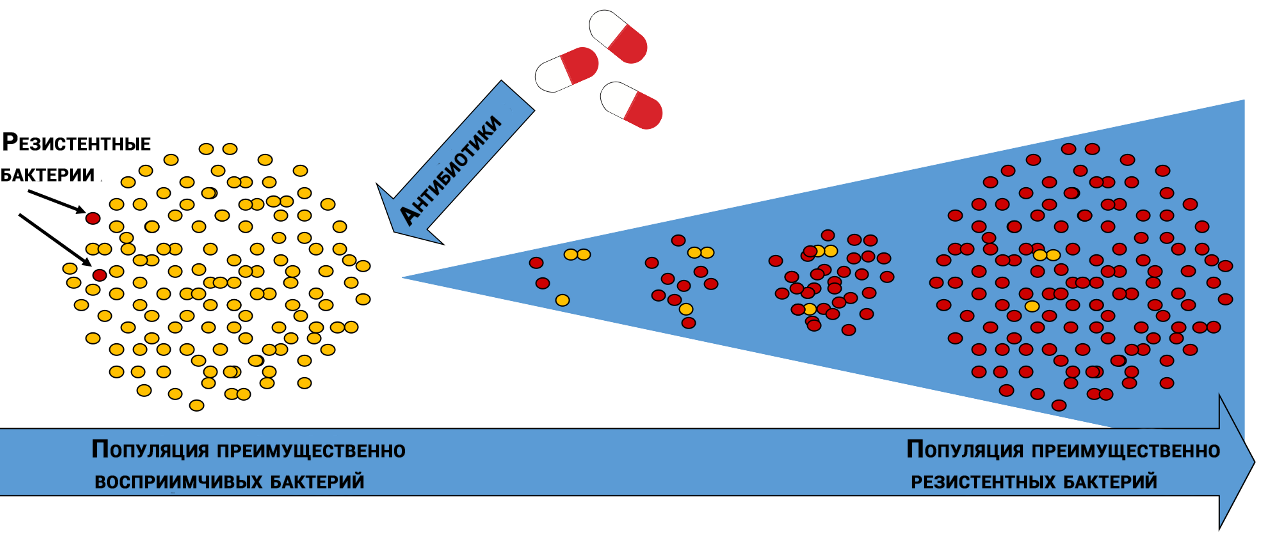 Sélection naturelle de bactéries résistantes aux antibiotiques
Sélection naturelle de bactéries résistantes aux antibiotiquesDans différentes populations bactériennes, les molécules affectées par les antibiotiques ont des «sensibilités» différentes. De plus, les bactéries d'une même espèce peuvent différer les unes des autres, comme les flocons de neige - grâce à la diversité, la vie trouve toujours son chemin.
Au hasard, certaines bactéries sont moins sensibles à l'action de l'antibiotique, et certaines des bactéries qui ont survécu après le génocide donneront une progéniture qui grandira et mourra, mais auront le temps de quitter leur progéniture, ce qui en une série de générations créera une population `` idéale ''.
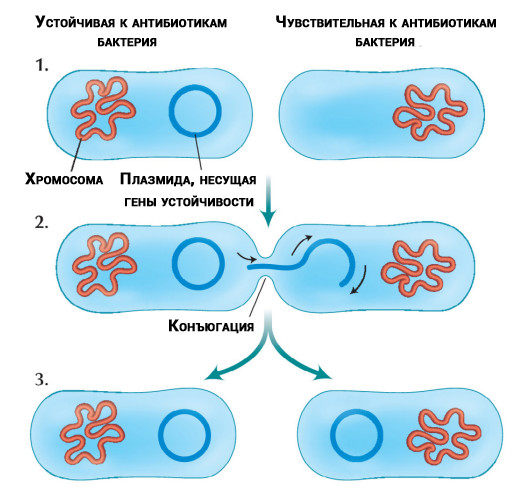 Transfert de molécules d'ADN résistantes aux antibiotiques (plasmides) isolées des chromosomes entre bactéries
Transfert de molécules d'ADN résistantes aux antibiotiques (plasmides) isolées des chromosomes entre bactériesLe problème ne vient pas seul. Les chercheurs
ont découvert que certaines bactéries peuvent transférer des gènes de résistance à d'autres bactéries de la même espèce ou différentes. Le transfert se produit, que les antibiotiques soient présents ou non dans le traitement.
Depuis la découverte de la pénicilline, l'utilisation excessive d'antibiotiques a considérablement affecté le développement de la résistance bactérienne - l'immunité aux agents antimicrobiens, ce qui a conduit à l'émergence de super infections incurables.
Traversez le Rubicon
Pour réduire la propagation de la résistance aux antimicrobiens, l'outil
AWaRe (Access, Watch and Reserve), développé par des experts de l'OMS sous la forme d'une
liste des principaux médicaments efficaces, est actuellement utilisé.
Dans cette liste, les antibiotiques sont divisés en trois groupes: accès (disponibilité, médicaments de premier choix), surveillance (vigilance) et réserve (réserve). Il détermine quels antibiotiques doivent être utilisés uniquement pour des bactéries spécifiques qui causent les maladies les plus courantes, qui augmentent considérablement le risque de résistance, et qui doivent être utilisés dans les cas extrêmes, avec des infections à résistances multiples.
En pratique, l'algorithme fonctionne comme suit. Les rejets du corps du patient (pus, plaie, grattage des bronches, etc.) sont collectés dans un flacon stérile et envoyés à un laboratoire bactériologique, où il est déterminé quelle bactérie était dans le matériau, quels antibiotiques y étaient sensibles et lesquels étaient résistants .
Si la bactérie n'est pas sensible aux antibiotiques de première intention, les médecins se tournent vers des médicaments moins utilisés. Certains d'entre eux doivent toujours être en stock et ne pas être utilisés là où d'autres médicaments peuvent être manipulés. En conséquence, les micro-organismes les connaissent moins bien et sont toujours sensibles.
Ironiquement, parmi les antibiotiques de la réserve, il existe des médicaments dérivés des bactéries elles-mêmes. Par exemple, la colistine, produite en 1949, est dérivée de la bactérie Paenibacillus polymyxa. Cet antibiotique, comme d'autres du groupe de la dernière réserve, était rarement utilisé, comme on le croyait. Cependant, en 2015, des bactéries résistantes à la colistine ont été trouvées.
Plus de 100 pays ont élaboré des plans nationaux de lutte contre la résistance aux antimicrobiens, mais 75% d'entre eux n'ont ni les moyens ni la motivation pour financer le plan pour la bonne utilisation des antibiotiques.
En particulier, la Chine, malgré les recommandations internationales, a
utilisé 12 000 tonnes de colistine (préparation de réserve) par an pour l'engraissement des porcs et la prévention des maladies chez d'autres animaux.
En l'absence d'une compréhension claire des raisons pour lesquelles un contrôle total de la propagation de la résistance aux antimicrobiens est nécessaire, les mathématiques viennent en aide aux chercheurs du monde entier, ce qui vous permet de simuler diverses situations et de calculer les risques de développer une résistance, y compris fatale. La science avec une précision sans cœur montre ce qui menace le monde.
Fiasco pharmaceutique
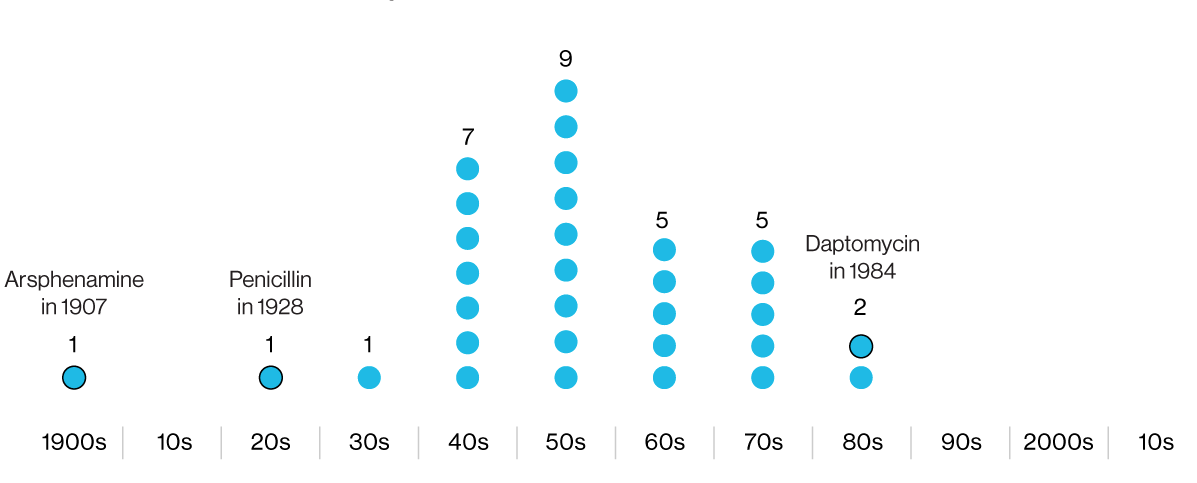 L'infographie indique les années de développement d'antibiotiques, ensuite introduits dans la pratique clinique. Le premier est l'arsphénamine, un dangereux produit chimique antimicrobien contenant de l'arsenic. Cette dernière, la daptomycine, a perdu de son efficacité contre certaines souches de SARM.
L'infographie indique les années de développement d'antibiotiques, ensuite introduits dans la pratique clinique. Le premier est l'arsphénamine, un dangereux produit chimique antimicrobien contenant de l'arsenic. Cette dernière, la daptomycine, a perdu de son efficacité contre certaines souches de SARM.Après la révolution de la pénicilline sur les champs de bataille de la Seconde Guerre mondiale, l'industrie pharmaceutique est entrée dans l'âge d'or des antibiotiques. Les entreprises ont engagé des chercheurs, des missionnaires et des voyageurs du monde entier pour collecter des échantillons de sol à la recherche de nouveaux composés antibactériens. Mais «l'âge d'or» est rapidement tombé à néant, et dans les années 1980 est venu «l'hiver des antibiotiques», qui se poursuit encore aujourd'hui.
Aujourd'hui, le développement d'antibiotiques fondamentalement nouveaux est un événement rare. Sur les cinquante médicaments à divers stades des essais cliniques,
moins d'une douzaine sont vraiment innovants.
Les investisseurs sont guidés par la logique et non par les émotions: le coût de ces médicaments est difficile à augmenter, car le public peut être indigné et vous ne devez pas vous fier à des livraisons régulières, car le médicament peut être mis en réserve.
De plus, après avoir passé des années à chercher une nouvelle substance et des essais cliniques d'efficacité et de sécurité, les sociétés pharmaceutiques courent le risque de contracter une résistance quelques mois seulement après leur entrée sur le marché.
De tous les tests randomisés en double aveugle contrôlés par placebo menés ces dernières années, seuls huit antibiotiques ou combinaisons de ceux-ci ont été approuvés: delafloxacine, méropénème + waborbactam, ozenoxacine, plasomycine, eravacycline, imipénème + cilastatine + relebactam, léfamuline.
La Lefamulin, commercialisée sous la marque Xenlent, a été le premier médicament approuvé en 20 ans avec un nouveau mécanisme d'action contre la pneumonie bactérienne d'origine communautaire. Il est significatif que le fabricant ne puisse rien retirer du triomphe médical inconditionnel.
C'est déjà
arrivé . Ainsi, la société Achaogen, ayant dépensé 250 millions de dollars, a tenté pendant 15 ans de mettre sur le marché un nouvel antibiotique - la plasomycine, après quoi elle a soudainement fait faillite.
Compte tenu de la pertinence du problème, d'autres chercheurs recherchent de nouvelles approches pragmatiques dans le développement de méthodes pour inhiber la croissance bactérienne.
Cavaliers d'optimisme
 La startup a développé une plateforme de reprogrammation des bactéries sur une bio-imprimante génétique qui imprime des fragments d'ADN jusqu'à 10 000 paires de bases.
La startup a développé une plateforme de reprogrammation des bactéries sur une bio-imprimante génétique qui imprime des fragments d'ADN jusqu'à 10 000 paires de bases.La société de biotechnologie basée à Boston, Ginkgo Bioworks, soutenue par le département militaire américain DARPA et le capital-risque Y Combinator, au lieu d'antibiotiques plus efficaces,
crée des probiotiques sur la bio-imprimante - des bactéries utiles visant à lutter contre les micro-organismes résistants «concurrents».
Les experts de Locus Biosciences
développent un produit tout aussi impressionnant en utilisant la méthode d'édition du gène CRISPR Cas3. La technologie CRISPR est connue pour utiliser l'enzyme Cas9, qui agit comme un «ciseau génétique» pour couper, éditer et remplacer les fragments d'ADN.
Cas3 dépasse Cas9 en largeur - il est capable d'influencer de longues portions d'ADN. CRISPR Cas3
agit délibérément sur les bactéries et les virus, et pas seulement sur les coupures, mais efface efficacement certaines séquences d'ADN - jusqu'à 100 000 paires de nucléotides à la fois.
Locus Biosciences prévoit d'utiliser cette technologie pour contrôler les bactéries dangereuses. En faveur de la méthode, la grande taille de l'enzyme Cas3 joue - elle agit sur les cellules bactériennes, mais est trop grande pour pénétrer la cellule humaine et endommager notre ADN.
Je voudrais terminer l'article rempli de mort et de déception sur une note majeure. Nous ne sommes pas seuls dans la lutte contre les bactéries. Pendant des milliards d'années, les virus bactériophages sont restés l'un des outils les plus puissants pour contrôler les populations microbiennes, mais n'ont guère été étudiés dans le contexte du succès des antibiotiques.
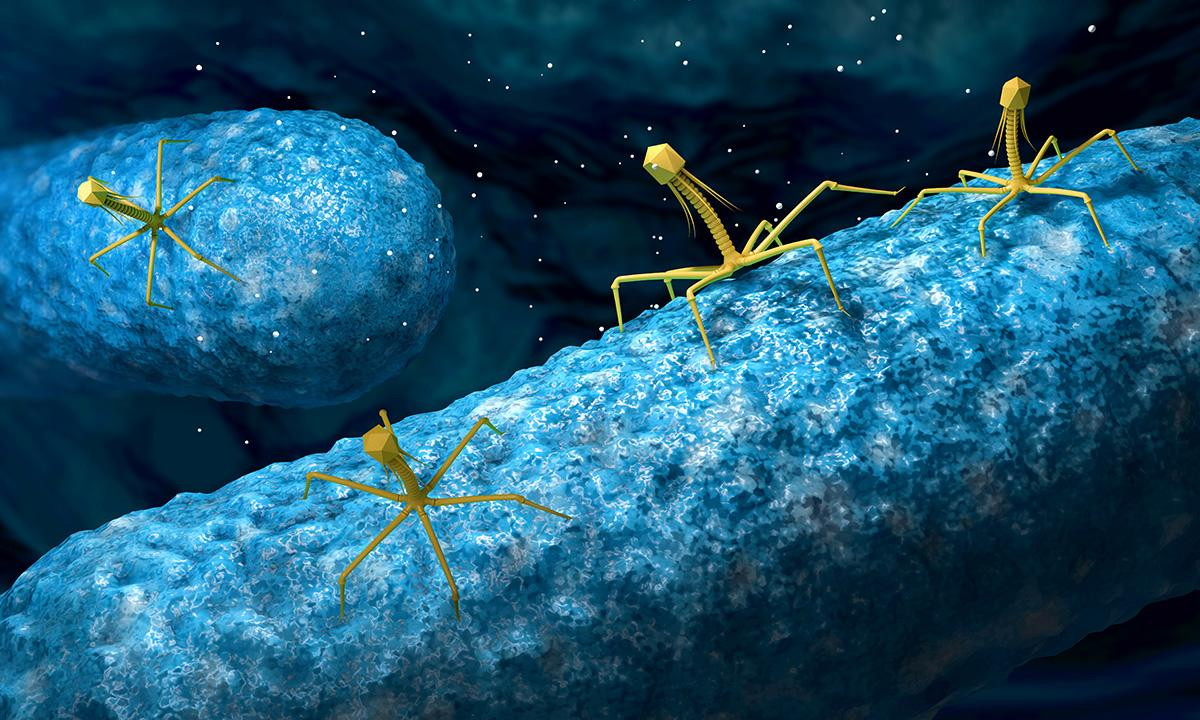 Les phages sont occupés à faire ce qu'ils aiment - ils attaquent la bactérie .
Les phages sont occupés à faire ce qu'ils aiment - ils attaquent la bactérie .Après la Seconde Guerre mondiale, une situation paradoxale s'est développée. Aux États-Unis et en Europe occidentale, les bactériophages ne sont restés au centre de l'attention que des biologistes, et dans les pays du bloc de l'Est, de vrais médicaments ont été créés à partir de bactériophages. En conséquence, la Russie est devenue un leader mondial du nombre de préparations de bactériophages
enregistrées .
Aux États-Unis, une renaissance des bactériophages n'a eu lieu que ces dernières années. En mai 2019, les résultats de l'utilisation d'un mélange de trois types de bactériophages sur un patient présentant une infection difficile à traiter causée par l'un des représentants des mycobactéries non tuberculeuses Mycobacterium abscessus ont été publiés. Les résultats sont
encourageants - le patient se remet.
La recherche a déjà commencé
sur un certain nombre d'autres souches de bactériophages naturels et génétiquement modifiés, mais les médicaments disponibles pour le grand public qui sont efficaces contre certaines bactéries n'apparaîtront que dans quelques années.
Malgré les réalisations, nous sommes au tout début d'une lutte longue et exténuante contre les bactéries - la bataille principale est à venir. Jusqu'à présent, la plupart des phages n'ont
pas été décrits ou ne sont pas disponibles pour la manipulation génétique.
D'autres outils pour résoudre le problème antibactérien sont également loin d'être parfaits. Pendant ce temps, sans accélérer le rythme de la recherche chimique et pharmaceutique, nous sommes confrontés à des décennies difficiles de menaces mondiales.
En septembre 2019, le Global Preparedness Monitoring Committee (
GPMB) a présenté le rapport
World at Risk , qui reconnaissait la probabilité réelle qu'un agent pathogène puisse tuer 50 à 80 millions de personnes dans une nouvelle pandémie.