Bayangkan situasinya - Anda hidup dengan tenang, tidak ada yang sakit dan tidak memerah, memakai kacamata atau lensa, atau tidak menggunakan apa pun dan melihat dengan sempurna - dan secara tidak sengaja bertemu dengan dokter mata. Katakanlah, karena wajib militer, karena kehamilan atau hanya untuk pemeriksaan fisik. Dan tiba-tiba Anda mengetahui bahwa retina Anda "penuh lubang" atau terentang dan hampir robek.
Dan mereka merekomendasikan Anda untuk "menjahit" itu. Apakah Anda meragukannya - apakah ini benar-benar perlu? Dan seberapa aman? Tapi tidak ada yang mengganggu - lalu mengapa? Atau mungkin mereka ingin "menghasilkan uang" pada saya? Dan hal pertama yang Anda mulai membaca posting di Internet adalah apa yang akan dikatakan oleh seorang ahli "independen" seperti Google.
Dan di masa depan, semuanya tergantung pada disiplin dan perhatian Anda terhadap kesehatan Anda sendiri. Anda dapat pergi ke dokter spesialis mata-laser, yang akan menjadi pilihan terakhir, dan dia akan melakukan koagulasi laser preventif.
Atau "bunuh" segalanya dan terus hidup seperti sebelumnya - tidak ada yang khawatir. Apa risikonya?
Untuk memahami apa dan bagaimana cara kerjanya, Anda perlu pengetahuan tentang anatomi mata.
Retina (retina) mata adalah kulit bagian dalam, jadi untuk memeriksanya, Anda perlu melihat ke dalam rongga mata melalui pupil. Semakin lebar pupil, semakin banyak permukaan retina dapat dilihat oleh dokter mata. Oleh karena itu, untuk memeriksa fundus dalam volume maksimum, Anda perlu menanamkan tetes yang dapat menyebabkan cycloplegia - suatu kondisi di mana pupil lebar dan tidak merespons cahaya. Kondisi ini dapat dibalik, walaupun agak tidak menyenangkan, lewat setelah beberapa jam, tetapi memungkinkan untuk melihat ke dalam area retina yang paling “rahasia”.
Retina manusia terdiri dari dua bagian.
Bagian belakang peka terhadap cahaya; bagian depan - tidak sensitif terhadap cahaya. Secara konvensional, pemisahan terjadi "di ekuator": departemen setelah ekuator adalah visual, atau bagian aktif yang aktif dari retina - neuronal retina, yang kita lihat. Kami tidak melihat departemen di daerah khatulistiwa, dan ada masalah di sana.
Bagian visual retina - bagian posterior atau fotosensitif - adalah struktur kompleks yang mengandung setidaknya 15 jenis neuron yang terhubung satu sama lain melalui koneksi antar sel dengan microvilli yang dikembangkan dengan baik dan sabuk penutup. Senyawa khusus ini memberikan perbedaan potensial karena pengangkutan ion antar permukaan. Melalui lapisan menengah, termasuk neuron konduktor, sel-sel ini mengirimkan proses ke otak. Proses-proses ini bertemu di daerah papilla dari saraf optik, membentuk saraf optik.
Tetapi, karena tidak satu pun dari jenis pertumbuhan ini yang secara anatomis terhubung dengan fotoreseptor, situs-situs ini dapat dengan mudah dipisahkan satu sama lain, misalnya, ketika detasemen retina berkembang.
BISAKAH SAYA SELALU DETEKSI DISTROFI MESH PERIPHERAL?
Jika seseorang memiliki masalah di bagian visual, ia memiliki keluhan tentang penurunan penglihatan, ia menderita segala macam gejala yang tidak menyenangkan seperti wabah, distorsi, dll.
Dan jika masalahnya ada di zona "buta", maka tidak akan ada keluhan. Distrofi perifer retina adalah bahaya yang tidak terlihat.
Area tepi retina praktis tidak terlihat selama pemeriksaan standar fundus yang biasa tanpa melebarkan pupil dan memeriksa dengan lensa khusus yang meningkatkan sudut dan area pandang. Tetapi justru pada pinggiran retina inilah proses degeneratif (degeneratif) sering berkembang, yang berbahaya karena dapat menyebabkan pecah dan terlepasnya retina. Perubahan pada pinggiran fundus - distrofi perifer pada retina - dapat terjadi pada orang yang rabun jauh dan rabun dekat, dan pada orang dengan penglihatan normal.
Penyakit manusia yang umum dan serius ini dapat diobati secara efektif menggunakan operasi laser.
MUNGKIN PENYEBAB DISTROPI DI PERIPHERAL RETINAL
Penyebab perubahan distrofi perifer di retina tidak sepenuhnya dipahami.
Terjadinya distrofi dimungkinkan pada usia berapa pun, dengan probabilitas yang sama pada pria dan wanita.
Ada banyak faktor predisposisi - ini adalah miopia terlepas dari tingkat minus, faktor keturunan, penyakit radang dan cedera mata, cedera kepala dan, tentu saja, usia.
Penyakit umum juga memiliki efek: hipertensi, aterosklerosis, diabetes, infeksi sebelumnya, dan keracunan.
Kira-kira hal ini terjadi: pada pinggiran retina, karena beberapa alasan, nutrisi memburuk, pembuluh darah mulai berjalan, hal ini menyebabkan gangguan metabolisme dan penipisan area yang diubah secara fungsional secara lokal.
Di bawah pengaruh aktivitas fisik, jatuh, kondisi yang terkait dengan naik ke ketinggian atau perendaman di bawah air, akselerasi, menyentak dan membawa beban berat, getaran, kerusakan dapat terjadi di daerah yang diubah distrofik.
Namun, telah terbukti bahwa pada orang dengan miopia, perubahan degeneratif perifer pada retina jauh lebih umum, karena dengan miopia, panjang mata meningkat, akibatnya ada peregangan membran dan penipisan retina di pinggiran.
APA PERBEDAAN ANTARA DISTOPOPI
Yang pertama adalah ukuran dan lokalisasi. Mereka bisa multipel atau tunggal, kecil atau besar, menempati area lokal atau berada di sekitar seluruh lingkar fundus.
Yang kedua, penting, adalah apa struktur mata yang terpengaruh. Distrofi retina perifer dibagi menjadi chorioretinal perifer (PCRD), ketika hanya retina dan koroid yang terpengaruh, dan distrofi vitreochorioretinal perifer (PVCRD) perifer - melibatkan vitreous dalam proses degeneratif. Apa tubuh vitreous dan apa yang terjadi di dalamnya dijelaskan di sini : "Terbang pengusir hama" dan "cacing kaca" di mata, atau dari mana "piksel rusak" dalam cairan vitreus berasal.
Jenis degenerasi tanpa partisipasi vitreous lebih jinak. Pilihan semacam itu termasuk, misalnya, distrofi jenis "perkerasan jalan berbatu".
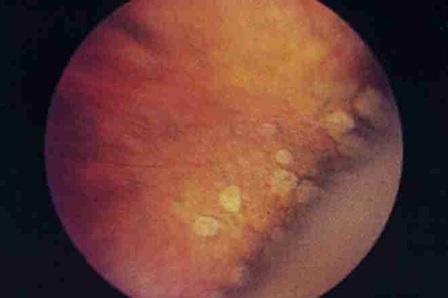
Jenis distrofi "trotoar batu bulat"
Jika ada adhesi dengan vitreous di zona distrofi, maka sering lintasan (kabel, adhesi) terbentuk antara vitreus yang diubah dan retina. Sangat mungkin bahwa dengan deformasi apa pun, itu akan menarik retina ke belakang dengan sendirinya ke mata. Adhesi semacam itu, bergabung di satu ujung ke bagian retina yang menipis, berkali-kali meningkatkan risiko pecah dan terlepasnya tubuh berikutnya. Dan ini semua kemungkinan kehilangan penglihatan atau menurunkan kualitas optik mata menjadi beberapa persen dari norma.
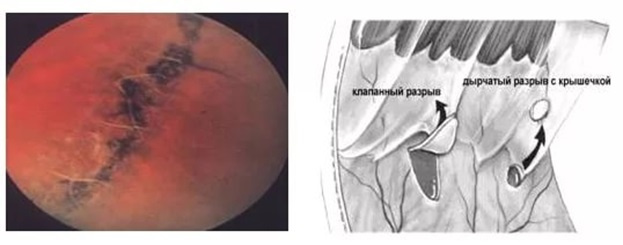
Jenis distrofi kisi dan robekan retina
Istirahat dan distrofi seperti itu terjadi tanpa terasa bagi pasien dan ditemukan tidak hanya pada rabun dekat, tetapi juga pada rabun dekat, dan pada orang dengan optik mata yang benar-benar normal.
APA YANG TERJADI KAPAN MOPOEN?
Pada orang yang rabun jauh, biasanya, panjang aksial mata lebih dari 24 mm (parameter rata-rata, yang pengukurannya memberi tahu kita tentang perkembangan miopia). Ada risiko bahwa mata, meningkat (dan peningkatan mata - ini, pada kenyataannya, miopia) mulai menarik tubuh vitreous (karena sisa jaringan meregang sangat sedikit). Proses chorioretinal distrofik pada pinggiran retina ("degenerasi ethmoid", "jejak koklea" dan lainnya) menyebabkan penipisan retina dan pecahnya.
Dengan mereka Anda dapat menjalani seluruh hidup Anda tanpa gejala, tetapi risiko ablasi retina dalam kasus ini sangat tinggi.
DIAGNOSTIK KEMBALI PENGEMBALAN DARAH DAN RETRAKSI PERIPHERAL
Distrofi perifer tidak menunjukkan gejala dan karenanya berbahaya. Kadang-kadang pasien datang dengan keluhan opasitas mengambang dan pengusir hama di depan mata mereka, lebih jarang mereka khawatir tentang "percikan" dan "kilat" di pinggiran. Artinya, gejalanya jarang dan langka.
Dan kemudian itu semua tergantung pada dokter spesialis mata - akankah dia membujuk Anda untuk memperluas pupil dan melihat bagaimana retina seharusnya? Apakah dia dapat melihat masalah dan menafsirkan dengan benar apa yang dilihatnya? Apakah cukup untuk melengkapi kabinet untuk diagnosa - Anda tidak akan dapat melihat dengan senteraloskop, Anda memerlukan lensa khusus (kontak atau non-kontak). Apakah ada laser dioda yang diperlukan di klinik atau akankah diperlukan untuk berkeliling dan mencari klinik dan spesialis yang akan memperkuat retina?
Diagnosis lengkap distrofi perifer dan ruptur "diam" (tanpa ablasi retina) dimungkinkan ketika memeriksa fundus dalam kondisi perluasan obat maksimal pada pupil menggunakan lensa khusus, yang memungkinkan Anda untuk memeriksa bagian retina ke khatulistiwa yang paling "jauh". Jika perlu, Anda bahkan dapat menggunakan sclerocompression - indentasi sklera, seolah-olah, di dalam bola mata, sehingga retina bergerak dari pinggiran ke tengah, sebagai akibatnya beberapa area perifer yang tidak dapat diakses untuk pemeriksaan menjadi terlihat. Ini semua dilakukan setelah penanaman anestesi lokal untuk pembekuan mata yang dangkal. Prosedur ini akan sedikit memperburuk penglihatan dekat Anda, fotofobia akan meningkat beberapa jam, tetapi semua gejala ini selalu hilang tanpa jejak dalam rata-rata beberapa jam. Jadi jangan pernah menolak!
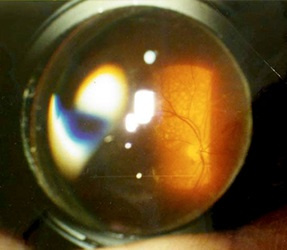
Ngomong-ngomong, untuk pemeriksaan, Anda harus menggunakan bukan senter, seperti yang dilakukan di sebagian besar klinik, tetapi lensa khusus untuk memeriksa fundus. Ada lensa kontak universal - lensa Goldman. Lensa datar ini dengan sistem tiga cermin sangat banyak digunakan saat memeriksa dan laser pembekuan segmen anterior mata dan retina.

Lensa tiga cermin Goldman
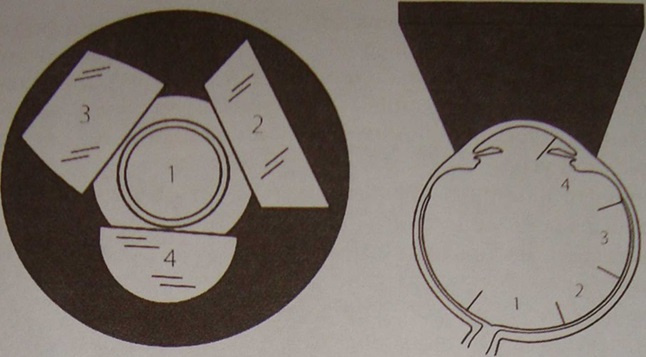
Di setiap cermin kita melihat bagian berbeda dari retina dan, menggulirnya searah jarum jam, kita mendapatkan informasi lengkap. Sesuatu seperti ini:
Dan ini adalah diagram di mana cermin bagian mata mana yang kita periksa:
Sampai saat ini, ada juga kamera digital khusus yang dengannya Anda bisa mendapatkan gambar warna pinggiran retina dengan adanya zona distrofi dan diskontinuitas.
Nah, dan yang paling penting - dokter mata tidak hanya harus berpura-pura melihat ke dalam lensa, ia harus dapat melihat dan menafsirkan apa yang dilihatnya. Pengalaman saya dalam perawatan detasemen dan masalah dengan vitreous body dan retina menunjukkan situasi yang menyedihkan.
Di setengah klinik adalah dokter yang bahkan tidak melebarkan pupil untuk pemeriksaan. Setengah dari separuh sisanya terlihat dengan ophthalmoscope langsung - itu bersinar di mata dengan senter, sedangkan dalam kasus terbaik ia hanya melihat pusat. Paruh selanjutnya dari kuartal yang tersisa - memiliki lensa dan penampilan, tetapi tidak mengerti apa pun yang terlihat!
Jadi, hanya 10-15% pasien yang menerima diagnosis berkualitas tinggi! Sisa 85-90% dokter mengandalkan keberuntungan, atau merujuk pada kenyataan bahwa mereka tidak memiliki peralatan yang diperlukan.
“Peralatan” utama yang diperlukan untuk diagnosis adalah mata dokter dan kecerdasan profesionalnya.
AAGULASI LASER ZONA GANGGUAN DAN GANGGUAN JARINGAN PERIPHERAL
Sumber radiasi dalam laser koagulasi adalah laser solid-state dipompa-dioda.
Tujuan dari perawatan ini adalah untuk mencegah ablasi retina.
Mereka melakukan koagulasi sawar profilaksis retina di area perubahan distrofi atau koagulasi laser restriktif di sekitar celah yang ada. Suatu tindakan dilakukan pada retina di sepanjang tepi fokus distrofi atau ruptur, sebagai akibatnya retina "direkatkan" dengan selaput mata di bawahnya pada titik-titik paparan radiasi laser. Biarkan saya mengingatkan Anda bahwa kita berbicara tentang area-area retina yang "tidak kita lihat", jadi setelah prosedur ini dan penyempitan pupil, penglihatan sepenuhnya dikembalikan ke aslinya.
Prosedur ini dilakukan dengan lensa kontak Goldman di mata. Ini mencegah gerakan mata yang tidak disengaja dan memungkinkan Anda untuk secara akurat memfokuskan sinar laser pada area yang bermasalah.
Pasien merasakan aksi laser sebagai kilatan cahaya terang. Sebagai aturan, mereka tidak menimbulkan sensasi yang tidak menyenangkan, tetapi kadang-kadang mungkin ada sedikit kesemutan, pusing, atau bahkan mual. Operasi berlangsung dalam posisi duduk. Mata itu sendiri sudah pasti diperbaiki, dan sinar itu tidak terkena retina yang sehat.
Koagulasi laser dilakukan pada pasien rawat jalan dan ditoleransi dengan baik oleh pasien. Harus diingat bahwa pembentukan adhesi membutuhkan waktu, oleh karena itu, setelah laser koagulasi, dianjurkan untuk menghindari aktivitas fisik yang berat, seperti terjun payung, mengangkat beban, dll. dalam 10-14 hari. Jika tidak, Anda dapat menjalani gaya hidup normal dan meneteskan tetes preventif 3-4 kali sehari.
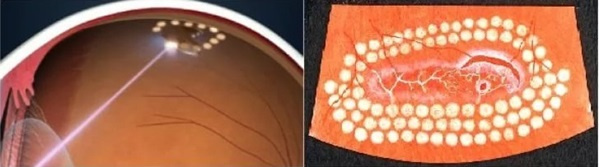
Diagram pembekuan laser dari zona distrofi dengan celah
BAGAIMANA TENTANG KEHAMILAN DAN KELAHIRAN
Selama kehamilan, perlu untuk memeriksa setidaknya dua kali fundus pada pupil lebar - di awal dan di akhir kehamilan. Setelah melahirkan, pemeriksaan dokter mata juga dianjurkan.
Jika ada masalah, maka dalam waktu 36 minggu, kami cukup tenang melakukan koagulasi retina laser. Meskipun, semakin cepat muncul, semakin baik. Sejak duduk di bulan-bulan terakhir selama prosedur ini sangat tidak nyaman. Setelah 36-37 minggu, kami percaya bahwa sudah terlambat untuk menggumpal - perlengketan mungkin tidak punya waktu untuk terbentuk.
Zona terbatas distrofi, adhesi dan ruptur bukan merupakan kontraindikasi untuk persalinan alami, tentu saja, jika tidak ada kontraindikasi kebidanan.
Pencegahan proses distrofi itu sendiri pada pinggiran retina dimungkinkan pada perwakilan dari kelompok risiko - ini adalah rabun, pasien dengan kecenderungan turun-temurun, anak-anak yang lahir setelah kehamilan dan persalinan yang parah, pasien dengan hipertensi, diabetes mellitus, vaskulitis dan penyakit lain di mana sirkulasi perifer terganggu. . Pemeriksaan pencegahan reguler oleh dokter spesialis mata dengan pemeriksaan fundus juga direkomendasikan untuk orang-orang seperti itu.
DISTROFI PERIPHERAL DARI KOREKSI VISI ECERAN DAN LASER
Distrofi perifer saja bukan merupakan kontraindikasi untuk koreksi penglihatan laser. "Jahitan" laser pencegahan dilakukan pada perangkat medis, terlepas dari apakah akan ada koreksi di masa depan atau tidak.
Untuk LASIK, retina sudah diperkuat, karena cincin vakum secara signifikan meningkatkan tekanan, sehingga meningkatkan risiko pelepasan retina.
Untuk metode seperti SMILE atau FemtoLASIK, tidak begitu penting ketika koagulasi laser perifer profil retina (PPLC) akan dilakukan - sebelum atau setelah koreksi, karena tidak ada peningkatan tekanan intraokular. Tentang detail teknologi femto SMILE atau FemtoLASIK yang saya tulis secara rinci di sini:
FAQ tentang koreksi laser ReLEx SMILE: ya, di Rusia ada, tetapi tidak, di Rusia tidak ada di sini Laser yang memotong di dalam kornea: Prosedur ReLEx pada tingkat fisik .
TIPS DARI SAYA SECARA PRIBADI
- Jangan pernah menolak untuk memeriksa fundus dengan ekspansi murid untuk keamanan Anda sendiri. Paling sering, distrofi retina ditemukan secara kebetulan.
- Jika ada keluhan tentang terjadinya kilat, kilat, kemunculan tiba-tiba jumlah lalat apung yang lebih banyak atau lebih sedikit, segera kunjungi dokter spesialis mata, ini mungkin mengindikasikan pecahnya retina yang ada.
- Jangan menolak memeriksa periferal dengan lensa kontak Goldman - ini memungkinkan Anda melihat bagian retina yang paling ekstrem.
- Anda dapat memperbaiki keberadaan area bermasalah pada peralatan digital khusus dan mengevaluasinya dalam kaitannya dengan seluruh area fundus. Klinik serius memiliki kesempatan dan peralatan seperti itu.
- Ketika distrofi perifer dan retina terdeteksi, perawatan laser dilakukan untuk mencegah ablasi retina, sehingga semakin cepat Anda melakukan prosedur ini, semakin baik.
- Cara utama untuk mencegah komplikasi ini adalah diagnosis distrofi retina perifer yang tepat waktu pada pasien yang berisiko, diikuti dengan pemantauan rutin dan, jika perlu, koagulasi laser profilaksis. Pasien dengan patologi retina yang ada dan pasien yang termasuk dalam kelompok risiko harus menjalani pemeriksaan 1 hingga 2 kali setahun.
- Jangan menghalangi anak Anda dari kesempatan untuk dilahirkan secara alami - lakukan pemeriksaan pencegahan tepat waktu selama kehamilan dan pembekuan laser sesuai indikasi.