A lente do seu olho pode mudar seu poder óptico: quando você focaliza sua visão em algum lugar, isso acontece. Retribuição por "partes móveis do mecanismo" - desgaste com a idade. Com cerca de 40 a 45 anos, os problemas com deficiência visual relacionada à idade geralmente começam, entre 60 e 70 anos, são necessários até três pares de óculos diferentes. Ao mesmo tempo, a nitidez da visão diminui devido ao processo de esclerose e turvação da lente - vale a pena pensar em trocar a lente até que fique turva e fique completamente rígida.
Hoje, a tecnologia de substituição de lentes é padronizada e bem desenvolvida. Os riscos potenciais no caso geral são ligeiramente maiores do que com a correção da visão a laser, mas atualmente esse tipo de operação é realizado mesmo em lentes transparentes com finalidade refrativa (quando o paciente não gosta de usar óculos com óculos grossos), ou seja, essa é uma tarefa bastante "doméstica" para oftalmologia.
O que é uma lente artificial?
Este é um pedaço de acrílico (ou silicone ou polimetilmetacrilato (PMMA) ou algum tipo de polímero) implantado na cavidade ocular. A suavidade do implante depende do material do qual é feito. Convencionalmente, os modelos são divididos em rígidos, incapazes de "dobrar" e, portanto, implantáveis através de amplas incisões na forma "primitiva" e "macios, elásticos" - capazes de dobrar em um "rolo". Por exemplo, uma lente "rígida" feita de PMMA sem deformações pode ser colocada dentro do olho através de uma incisão de 6,2 a 6,5 mm. Nesse caso, o corte deve corresponder ao diâmetro da zona óptica - e a zona óptica menor que 6 milímetros gera uma grande distorção óptica.
As lentes macias começaram a ser implantadas historicamente através de incisões de 3,75 mm, dobrando-as ao meio com uma pinça. Em seguida, passaram a cortes menores, mais semelhantes a uma punção de 2,75 a 2,5 mm, uma vez que foram realizados com a ajuda de uma ferramenta - um microcerátomo, que cria um corte auto-selante por etapas. Assim começou a era da microcirurgia de catarata sem costura.
De fato, o tempo todo na cirurgia de catarata, o desenvolvimento de tecnologias para sua remoção acompanha o desenvolvimento de materiais para lentes intra-oculares. Se a lente for removida após 6 mm (como foi o caso da extração extracapsular de catarata - EEC), você poderá se contentar com uma lente intra-ocular rígida com óptica de 6 mm. Com o advento da facoemulsificação através de 2,75 mm, surgiu a necessidade de lentes que dobram até um tamanho de 2,5 mm. Anteriormente, simplesmente não havia necessidade: o diâmetro do corte é um fator limitante. E quando passamos para a microfacoemulsificação de 2,0 a 1,8 mm, as lentes se tornaram mais elásticas e os sistemas para sua implantação se tornaram ainda mais jóias. A propósito, quando digo isso, quero dizer as clínicas em que o equipamento está sendo modernizado de acordo com as tendências atuais. Mas ainda existem lugares suficientes onde a operação é realizada à moda antiga, com grandes incisões e costuras na córnea.
Hoje, removemos cataratas de qualquer densidade através de uma punção de 1,7 mm a 1,8 mm (o que requer consumíveis bastante caros); muitas clínicas na Rússia trabalham com um comprimento de punção de 2,2 a 2,0 mm (este também é um bom indicador). Para esses tamanhos, são necessárias lentes especiais que podem ser implantadas através de uma perfuração desse tamanho - esses são os tipos mais modernos de lentes. É uma pena que, para implantação, seja necessário expandir a incisão para modelos das antigas gerações de LIOs. A experiência e as habilidades do cirurgião também são de importância decisiva - a lente em si não afunda nos olhos do paciente.
Então, é isso que acontece antes e durante a cirurgia
1. O paciente chega à clínica para diagnóstico. Se, depois de parecer necessário trocar a lente, o paciente tiver tempo para pensar - geralmente, com exceção de lesões e patologias graves, a operação leva semanas. Precisamos de um diagnóstico abrangente bastante sério para a seleção correta do modelo e o cálculo da lente. Além de um estudo geral da ótica ocular, monitoramento da pressão intra-ocular, exame do fundo com uma pupila aumentada, este complexo inclui o estudo de campos visuais, contando células endoteliais da córnea, biometria óptica ou ultrassonográfica, varredura ultrassonográfica do corpo vítreo e da retina, frequentemente tomografia de coerência óptica e queratotopografia da córnea. Todo esse conjunto de estudos permite que você faça a escolha certa de uma lente intra-ocular.
2. É dada muita atenção à discussão com o paciente sobre até que ponto ele precisa ter visão sem correção de óculos. Lembramos que uma nova lente cristalina com óptica monofocal foi projetada para um foco específico (via de regra, esta é uma distância), e a leitura exigirá óculos. Se o paciente tem um estilo de vida ativo e um grande desejo de não usar óculos por distância ou por perto, é necessária uma lente multifocal. Se houver astigmatismo, para sua compensação, a escolha mais correta da LIO é a lente astigmática (tórica). Se houver astigmatismo e o desejo de se livrar dos óculos, a escolha é a mais difícil - uma lente astigmática multifocal.
Outro cirurgião sempre leva em consideração a condição da retina do olho, a preservação dos ligamentos da lente, a condição da córnea - em geral, o consultor deve ser um cirurgião competente, e não um vizinho ou amigo.
3. No dia anterior à operação, é realizado um complexo preparatório de exames laboratoriais e instrumentais de natureza terapêutica geral.4. No dia da cirurgia, o paciente leva um estilo de vida normal - tomando café da manhã, tomando medicamentos prescritos por outros médicos e chegando à clínica na hora marcada.
Ele passa várias horas na clínica, a maior parte desse tempo se preparando para a operação - dilatando a pupila, controlando a pressão e outras manipulações.
A duração da operação com catarata padrão é de 10 a 15 minutos. É realizada sob anestesia local, geralmente apenas gotas são suficientes. Durante a operação, o paciente pode falar por conta própria e ouvir a voz do cirurgião, vê a luz na frente dos olhos e sente lacrimejamento. Este é um procedimento indolor. Em alguns casos, é claro, é possível realizar a operação sob anestesia, mas para isso deve haver uma indicação médica ou o desejo do paciente. E se não houver indicações, não recomendo fazê-lo - 10 minutos de ansiedade não valem a pena. Manipulações básicas não serão visíveis - as ferramentas raramente entram em foco. Até os pacientes mais ansiosos são submetidos à cirurgia com muita calma.
4. Após a operação, você poderá voltar para casa sozinho em uma hora e meia, mas recomendamos fazê-lo com uma escolta, pois o olho operado permanece coberto com um curativo a caminho de casa. São fornecidas gotas, que devem ser pingadas no olho operado a cada 3 horas - acontece 5 vezes ao dia.
5. No dia seguinte, pela manhã, você deve comparecer ao primeiro exame pós-operatório, as visitas subsequentes são agendadas uma vez por semana durante um mês. A seleção de óculos também é recomendada não antes de 3-4 semanas, pois após qualquer operação, a óptica do olho é restaurada gradualmente.
Como é o funcionamento da facoemulsificação da própria lente
A idéia de facoemulsificação ultrassônica da lente surgiu com o oftalmologista americano Charles Kelman quando ele estava na cadeira do dentista, onde o ultrassom era usado para escovar os dentes. Ele pensou - por que não moer a lente densa com energia, digamos, ultrassom, através de um pequeno buraco e removê-lo? Muita perseverança e muita sorte foram necessárias para transformar a idéia em realidade. Foi nos anos 60 do século passado. Em 1967, o American Journal of Ophthalmology publicou a publicação Facoemulsificação e aspiração. Uma nova técnica de remoção de catarata. Um relatório preliminar ”sobre uma nova técnica para remoção de catarata usando ultrassom de baixa frequência em um experimento na frente de animais. Kelman, juntamente com o Cavitron (o sistema de facoemulsificação por irrigação e aspiração CavitronKelman - um protótipo das faco-máquinas modernas) desenvolveu e patenteou o primeiro modelo de facoemulsificador em 1971. Consistia em um gerador de blocos eletrônicos de energia ultrassônica (frequência de 40 kHz) e um transdutor piezoelétrico de níquel com agulhas intercambiáveis com canais de irrigação e aspiração. Então, a propósito, neste ano, 8 de maio, a tecnologia de facoemulsificação ultrassônica da lente completou 50 anos.
Máquinas de fax modernas, como o modelo original de Kelman, consistem em um gerador eletromagnético com uma alça conectada a ele com uma agulha de titânio, que oscila na direção longitudinal em frequências ultrassônicas. A lente é destruída em pequenos fragmentos por uma agulha de faco, através da abertura central oca da qual são aspiradas devido à ação de sucção da bomba. O sucesso da operação depende em grande parte do equilíbrio entre os processos de aspiração de massas de catarata e irrigação. O equilíbrio entre o fluxo de entrada e saída de fluido garante a manutenção de espaços no segmento anterior do olho, uma vez que todo o processo ocorre em um sistema fechado. Deve-se notar que a invenção do CDKelman não foi imediatamente aceita na prática clínica. Quando a facoemulsificação foi inventada, a técnica de remoção de catarata mais popular era a crioextração ("congelamento" da lente e a remoção da cápsula através de uma incisão de 12 mm), as lentes intra-oculares raramente eram implantadas e a correção da afáquia consistia essencialmente na nomeação das lentes dos óculos. A facoemulsificação mudou todos os cânones. A introdução generalizada de microcirurgia (isto é, operações sob a ampliação de um microscópio operacional) e, mais importante, a introdução de pequenas incisões começou.
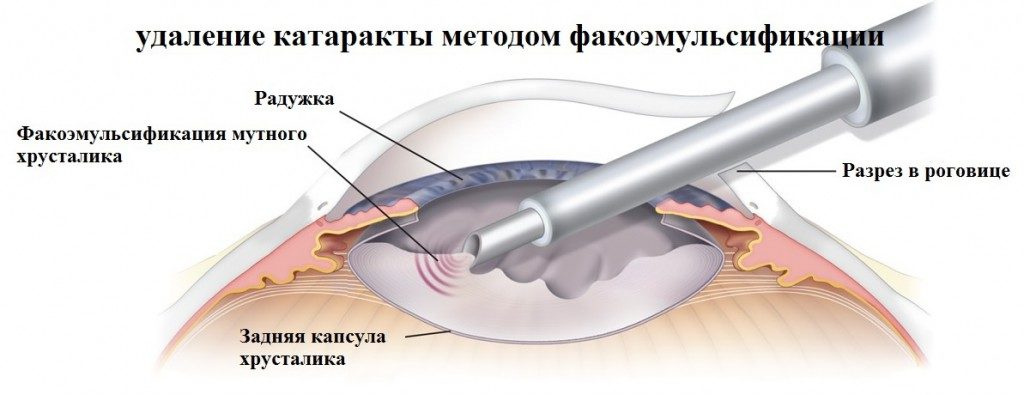
Portanto, as etapas da operação são as seguintes:- A lente é acessada através da zona do membro (onde a parte transparente da córnea se torna opaca), são realizadas duas ou três pequenas perfurações - uma ou duas 20G e uma principal é ligeiramente maior - 1,8-2,0 mm (dependendo da técnica, preferida pelo cirurgião). Nesta zona, as perfurações crescem muito bem, é conveniente trabalhar e é difícil encontrá-las em algumas semanas, mesmo sob um microscópio.
- Uma ponta ultrassônica com uma “luva” de silicone é inserida através da primeira punção principal. Através da segunda entrada de um helicóptero de manipulação de menor diâmetro ("pôquer" para dividir a lente em fragmentos). Um líquido especial estéril balanceado na composição de sal e alcalino é fornecido através da tampa e os fragmentos da lente são convertidos na emulsão usando ultra-som na própria agulha. Daí o nome - facoemulsificação - “facos” - a lente cristalina, emulsium - um meio disperso que consiste em gotículas microscópicas dissolvidas em um líquido.
- Uma “agulha” ultrassônica, que executa movimentos alternativos e oscilatórios com uma frequência de 28-40 kHz, o tecido da lente é esmagado até uma polpa, que é puxada por um aspirador. As falhas são executadas por um helicóptero, os fragmentos aderem para alimentá-los na zona ultrassônica. Se a lente é macia, sua remoção ocorre principalmente devido à aspiração. Se a lente é densa, os fragmentos sólidos são primeiro quebrados mecanicamente em fragmentos grandes, e esses, por sua vez, são esmagados por ultra-som para micro tamanhos, para remoção através de um tubo de aspirador.
- Quando toda a parte densa do núcleo é removida, as camadas externas mais macias são removidas com a ajuda de um sistema de irrigação por aspiração e o saco da cápsula é polido, o que deve ser limpo o mais completamente possível. Ela, como uma rede, é conectada por ligamentos ao resto do olho.
- Uma lente artificial é injetada (injetada com um injetor especial) dentro desta embalagem. Em um estado bem dobrado de um rolo denso. As “pernas” são dobradas para formar algo como uma única base, montadas quando estão fechadas. Esse construtor é uma taxa por um corte fino. O cirurgião o coloca na bolsa da cápsula, espalhando cada perna. As pernas (elementos de suporte) são ovais, quadradas ou triangulares - dependendo do tipo de arquitetura da lente usada. A principal tarefa é garantir que as células abaixo não brotem das lentes abaixo, permanecendo nas próprias lentes - elas podem causar a chamada "catarata secundária", ou seja, outra turvação. Portanto, diferentes truques são usados - por exemplo, o ângulo reto na borda do implante evita que as células “caiam” através dele, e o revestimento repelente à água impede o implante de prender. As lentes artificiais de um material com uma "memória de forma" se desdobram e assumem sua configuração natural. É muito importante quantas pernas a lente possui e qual a sua elasticidade, a fim de manter ainda mais a lente na posição correta, nem sempre com fortes ligamentos na lente.
Durante a operação, não há etapas importantes e sem importância - portanto, até o último momento, até a remoção do blefarostato (a mola que mantém as pálpebras abertas durante a operação), o cirurgião deve manter a situação sob controle. Um microcirurgião trabalha sentado em cima do paciente, enquanto duas mãos participam da operação, cujas ações são controladas visualmente através das oculares do microscópio com um aumento de 5-25 vezes, duas pernas - uma perna (e calcanhar e dedo do pé) são necessárias para controlar o microscópio (ampliação, microfluxo, regulação iluminação do campo cirúrgico, alinhamento da imagem ao longo do eixo XY), a segunda perna controla a operação da faco-máquina (nível de aspiração, altura de irrigação, quantidade de ultrassom, nível de vácuo, alteração dos modos de operação). Como o cirurgião olha através das oculares do microscópio durante a operação, ele não tem a oportunidade de ver o painel de instrumentos e os indicadores de desempenho; portanto, pela indicação sonora do ouvido, ele ajusta os parâmetros de operação da faco-máquina.
O cirurgião não possui assistentes e assistentes que possam intervir no processo principal; sentar-se próximo pode hidratar a córnea, secar ou segurar alguma coisa. Portanto, mesmo um único dedo quebrado no pé do cirurgião se tornará um obstáculo ao curso padrão da operação - são necessários pedais. Tudo deve estar em perfeitas condições de funcionamento - ambas as mãos com todos os dedos, ambas as pernas, excelente visão binocular (não importa com correção ou com óculos - o microscópio está sintonizado com a ótica do cirurgião) e boa audição (as informações na interface também são transmitidas pelo canal de som). Além disso, exposição suficiente, velocidade de reação e anos de experiência suficientes.

Pode haver muitas complicações associadas a esse tipo de operação - causadas por técnica inadequada da operação, não conformidade com os modos de operação do dispositivo ou configurações incorretas, aumento da pressão intra-ocular, danos às estruturas intra-oculares, anestesia inadequada e assim por diante - isso é durante a operação.
Todas as complicações associadas ao tipo de cirurgia abdominal são possíveis - inflamação, tônus ocular prejudicado (hipertensão ou hipotensão), reações alérgicas, reações vasculares, etc. - no pós-operatório precoce. No pós-operatório tardio, são possíveis problemas de astigmatismo, catarata secundária e luxação da LIO. Note-se que somos capazes de controlar a esmagadora maioria desses estados
Para minimizar o risco dessas complicações, tudo deve estar de acordo com a tecnologia.
O resultado da operação depende não apenas da experiência do cirurgião, calculada ao longo dos anos de trabalho, mas também da capacidade do cirurgião de lidar com todas as situações incomuns e complexas que surgem no processo da cirurgia. A experiência decide. Como tenho que realizar muitas operações reconstrutivas após operações malsucedidas realizadas em outras clínicas - para obter fragmentos de lentes “caídas”, lentes artificiais deslocadas do fundo, na bainha, sutura, aplicar a retina - não hesite em perguntar ao seu cirurgião quão confiante ele está. conclusão bem-sucedida da operação e quais riscos ele vê. Os cirurgiões têm experiência e habilidades diferentes - talvez haja outro que lide melhor com a tarefa.
Quanto tempo esperar?
A frase se tornou comum: "A catarata não é uma fruta, você não precisa esperar pelo seu amadurecimento".
Mas, como antes, os médicos em policlínicas repetem para os pacientes que a catarata é inicial ou ainda "imatura" e é enviada para esperar.
Não precisa esperar! Não há nada a esperar - não será melhor, o aumento da catarata forçará o cirurgião a usar mais energia de ultrassom, o que por sua vez afetará negativamente as estruturas ao redor da lente - a córnea, a coróide, a "maturação" enfraquecerão o aparelho ligamentar, causarão alterações na cápsula da lente e aumentarão o intraocular a pressão. A indicação para cirurgia de catarata é uma diminuição da visão causada por sua presença. E a acuidade visual não é mais importante. Existem, por exemplo, tipos de catarata capsular posterior, quando você precisa operar com visão 1.0, pois a qualidade da visão sofre.
Às vezes, se você esperar mais alguns meses, a facoemulsificação terá que ser abandonada em favor da extração extracapsular da catarata (EEC). Espere um pouco - e a cápsula também se tornará inútil, e apenas a extração intracapsular (IEK) sairá. Naturalmente, quanto mais antiga a operação é historicamente, mais complicado e mais longo é o processo de cicatrização, o que leva a complicações secundárias. Com esses tipos de operações "manuais", um problema comum é o astigmatismo induzido pela cirurgia. Quanto menor a incisão e mais precisamente localizada - melhor o paciente verá após a operação. Quanto maior a incisão, pior será o padrão de refração após a reabilitação. A propósito, há pouco mais de 15 anos, eu estava envolvido na tecnologia de remoção de catarata através de uma incisão de 1 mm, usando uma técnica bimanual e implantando um interessante modelo de lente ThinOptix através do mesmo 1 mm.
Há uma década, havia uma idéia tecnológica de destruir a lente através de uma abertura inferior a 1 mm formada na cápsula da lente frontal, girando microfinelos. Mas enquanto a remoção de 1,7-1,8 mm é mínima e ideal.
Quanto recuperar?
Este é um processo muito individual. Se o paciente chegou cedo, no dia seguinte não há restrições. E se ele veio com uma catarata que vem crescendo há décadas, a recuperação levará mais tempo. De qualquer forma, dentro de um mês você precisará pingar gotas.
Aqui
no último post sobre a lente há mais detalhes.